1. 서론
방광목 협착(bladder neck contracture; BNC)은 양성 전립선 비대증 또는 전립선암의 근치적 수술 치료 후 합병증으로 발생하는 드물고 까다로운 질환이다. 전립선비대증의 수술보다 전립선암의 근치적 전립선 절제술 후(방광-요도 문합부 협착; Vesicourethral anastomotic stenosis)에 더 호발하는 것으로 알려져 있으나 최근에는 근치적 로봇 절제술이 일반화되어 그 유병률이 감소되었다. 양성 전립선 비대증 수술 후의 협착은 전체 방광목 협착의 약 22%를 차지할 정도로 비중이 있다 [1]. 이번 리뷰에서는 양성 전립선 비대증의 경요도 전립선 절제술 후 발생하는 방광목 협착에 대해서 알아보고 수술적 치료에 대해서 고찰해 보고자 한다.
전립선비대증의 수술적 절제 후 약뇨를 포함한 배뇨장애가 있을 때 여러가지 가능성을 염두에 두고 확인하여야 한다. 수술로 인한 요도의 협착의 가능성 또는 방광 출구 폐색을 유발할 수 있는 수술 후 방광목에 남은 잔여 전립선(remnant bladder neck adenoma)이 있는지 살펴보아야 한다. 간혹 방광목의 협착 소견을 드물게 확인할 수 있는데 그 증상으로는 소변 줄기가 약하고, 배뇨 시 힘이 들며(strain voiding), 잔뇨감이 심하다. 때로는 혈뇨와 통증을 유발하기도 한다.
2. 본론
2.1. 유병률(수술 술기에 따른 차이)
2021년도 메타 분석 연구에서 양성 전립선 비대증의 전립선 수술 방식에 따른 방광목 협착의 발생 빈도 분석에 의하면 TURP, Ablation, enucleation의 방식에 따른 통계적으로 유의한 빈도의 차이는 없는 것(TURP 후 1.3%, enucleation 후 0.66%, Ablation 수술 후 1.2%)으로 보고하였다 [2]. 2014년도 양극성 및 단극성 TURP 비교 연구에서는 단극성 TURP와 양극성 TURP 후 방광목 협착 발생률을 비교했을 때 유의미한 차이는 없지만 단극성 전극을 사용한 경우 방광목 협착 발생률이 증가하는 경향이 있다고 하였다 [3]. HoLEP은 여러 가지 치료 이점에도 불구하고 상대적으로 큰 직경의 resectoscope이 필요하고, 큰 용적의 전립선을 수술할 경우 수술 시간이 길어질 수 있기에 요도협착을 포함한 방광목 협착이 장기적인 수술 합병증으로 우려가 된다. 개별 기관의 다수 연구에 따르면 HoLEP 수술 후 방광목 협착 발생률은 0.6%에서 5.4% 사이로 보고되고 있다 [4,5,6].
2.2. 위험인자(발생요인)
실제로 전립선 절제술 후에 어떤 환자에서 방광목 협착이 발생할지 예상하고 대비하는 것은 쉬운 일이 아니다. 그만큼 발병에 여러 요인이 작용하며 큰 문제없이 수술이 진행되었다고 하더라도 추후 방광목 협착을 진단하는 경우도 드물게 있다.
문헌에서는 작은 전립선 부피, 긴 수술 시간(low resection speed), 수술 전 요도관 삽입(preoperative urinary catheterization), 수술 전 요로 감염, 전립선염 병력이 전립선 수술 후 방광목 협착의 위험인자로 확인된다 [7]. 또 장비의 원인으로는 적절하지 않은 사이즈의(넓은 직경의) resectoscope, 큰 resection loop를 사용하는 경우도 들 수 있다 [8,9,10].
전립선이 작은 경우 방광목이나 주변 조직들과의 구분이 어려워 방광목을 과하게 절제(over-resection or overcutting)할 가능성이 높아질 수 있다. 혹은 술자에 따라 방광목의 절제 및 지혈을 과하게 하는 경향을 보일 수도 있다. 방광목을 심하게 절제할 경우 출혈 및 그에 따른 지혈(coagulation) 과정에서 열로 인한 손상으로 방광목에 과한 반흔이 남고 섬유화가 진행되게 된다. 전향적, 또는 대단위 연구는 아니지만 Chiu등의 연구에서는 전립선의 크기가 20 g 미만인 경우의 수술에서 방광목 협착이 16%까지 발생할 수 있다고 하였고 Yi-Zhong Chen 등의 연구에서는 42.9 cm3 미만의 전립선 크기일때의 수술에서 방광목 협착의 발생률이 높아지는 것으로 보고하였다 [11,12]. 이런 이유로 방광경부의 예방적 경요도 절개술과 함께 TURP를 시행하는 환자는 시행하지 않는 환자보다 방광목 협착이 발생할 가능성이 낮았다는 눈여겨볼 만한 보고도 있다 [9,10].
2.3. 검사소견 및 진단시기
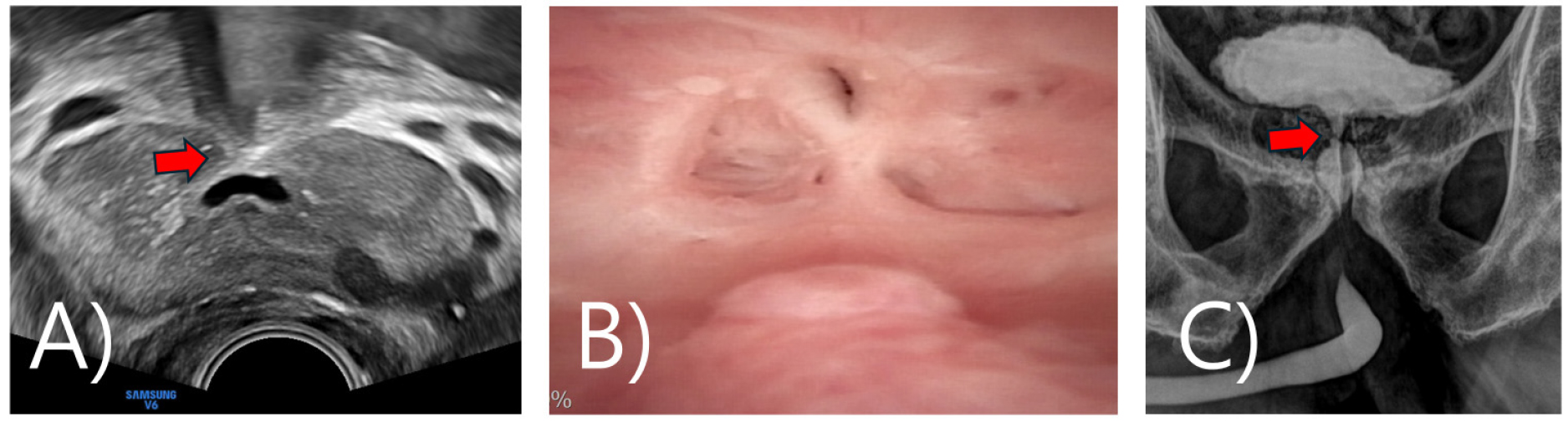
역행성 요도 조영술을 시행하여 조영제를 주입하면 일부 환자의 방광목에서 제트류와 같이 조영제가 빠져나가는 현상을 보이며 이를 요도 방광 기류 효과(urethrovesical stream effect) 라고 한다 [13].
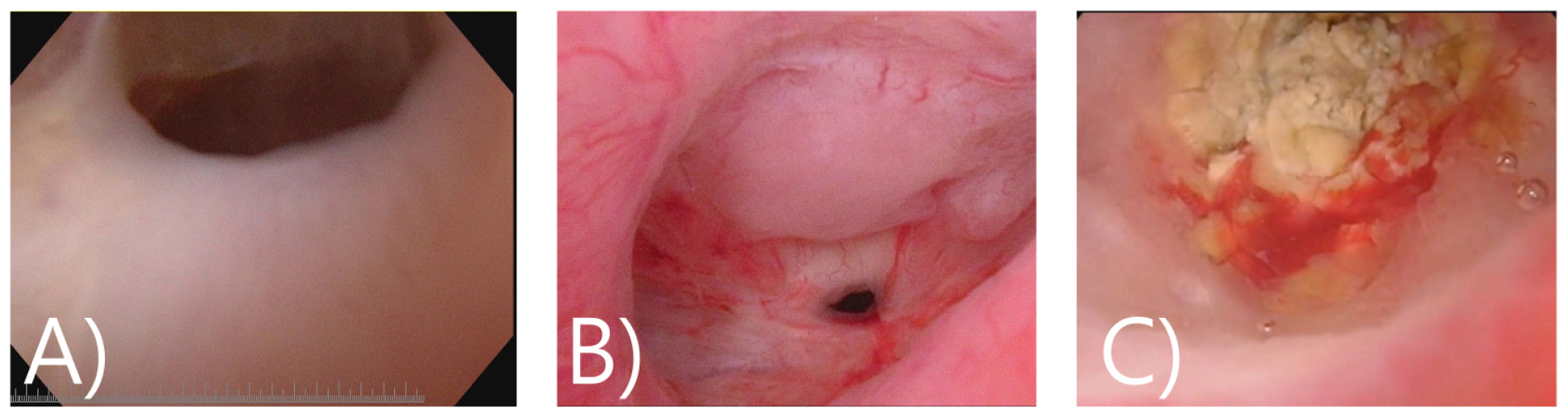
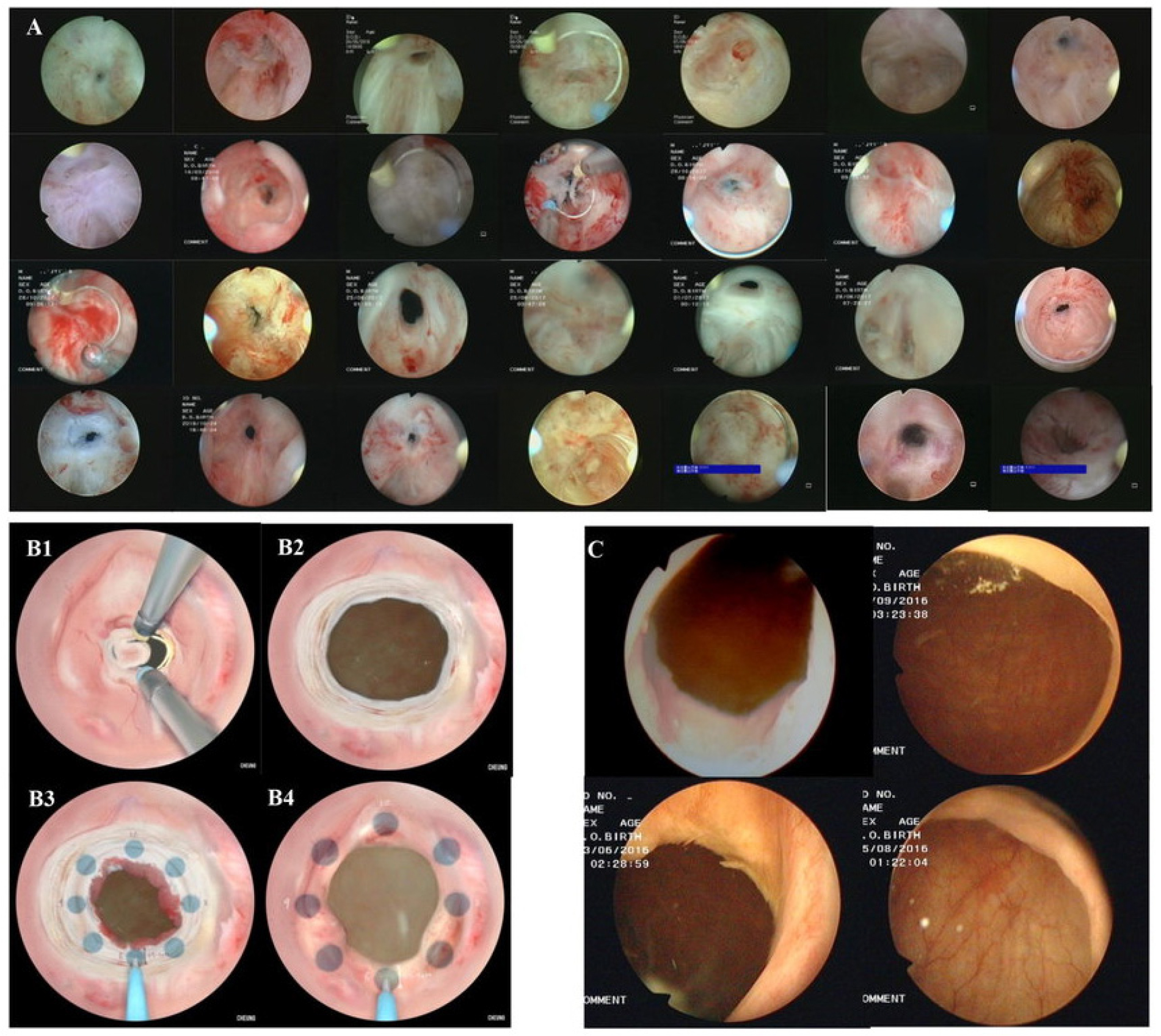
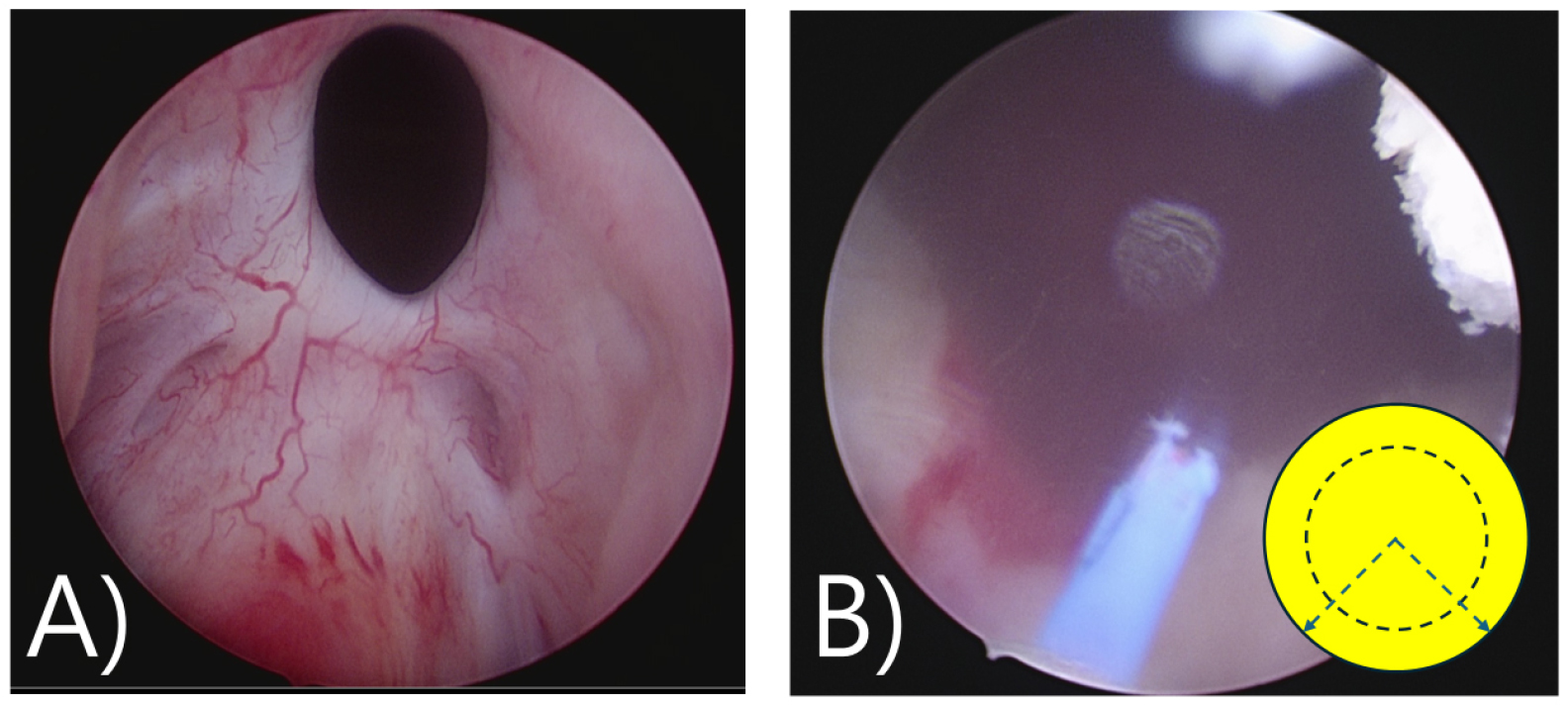
요도방광내시경(cystoscope)에서 보이는 소견은 수술 후 넓어진 전립선와(prostatic fossa)에 비해 협착이 있는 방광목을 확인할 수 있다. 상처 조직이 동그랗게 고리 모양(a ring of scar tissue)으로 나타나 좁아져 있고 방광경이 통과하기 어렵다. 대체로 혈류가 없어 창백해 보이는 경우가 많고 내시경적 경요도 절개술이 몇 차례 행해진 경우에는 밴드가 형성(band of scar tissue)되기도 한다. 또한 좁아진 요도로 인해 소변이 정체되고 결석이 발생하기도 한다 [그림 2(C)].
방광목 협착은 대체로 수술 후 2년 이내에 발생하는 것으로 알려져 있다 [10]. 일부 연구에서는 수술 후 평균 진단되는 시간이 약 7.7개월이었고, 빠르면 6주에 진단되고 혹은 6개월 이상 지나 늦게 진단되는 것으로 보고하고 있다 [14].
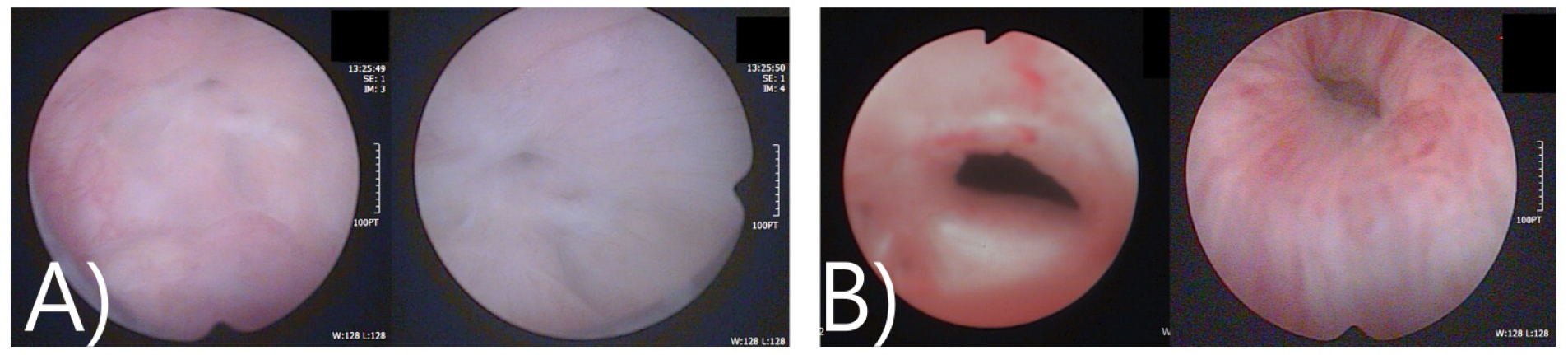
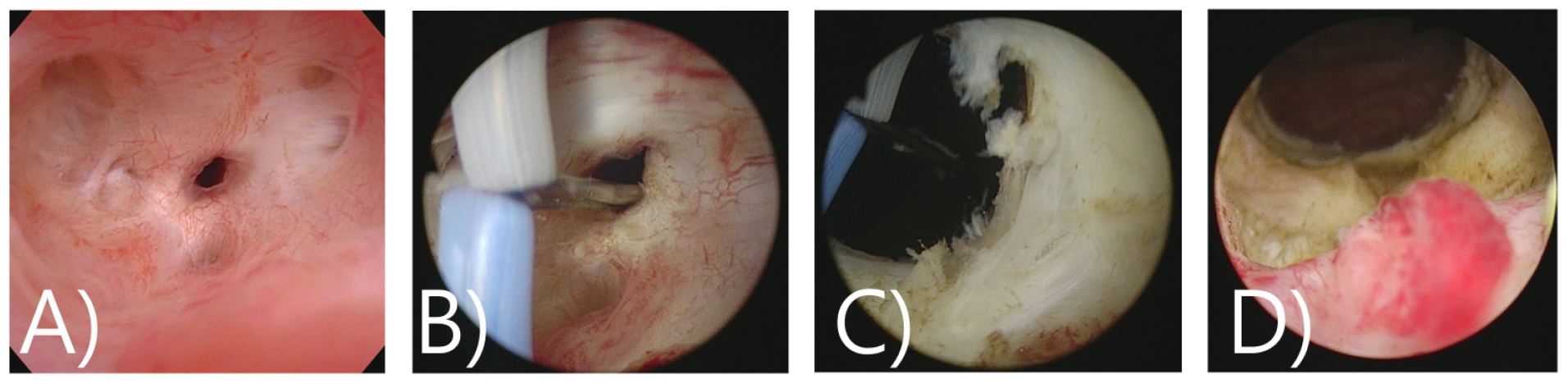
A) 65/M, TURP 후 방광목 협착(TRUS: 50 cc), 수술 3개월후 약뇨 소견으로 내원하여 시행한 내시경소견에서 얇은 막이 낀 방광목 협착이 확인되었으며, Flexible cystoscope이 진입이 안됨, sound dilation 시행하고 한달 후 2nd TURP 및 BNI를 시행함
B) 71/M, TURP 시행 후 발생한 방광목 협착- 진단(수술 9개월 후 진단) Prostate fossa가 넓어져 있고 pale 한 양상의 방광목 폐색을 야기하는 섬유화된 병변이 확인됨 (출처: 고려대학교안산병원 비뇨의학과)
C) 60/M, Holep 후 방광목 협착(TRUS: 16 cc), sound dilation 2차례기왕력이 있는 환자로 Prostate fossa가 넓어져 있으며, 협착부위에 calcification이 심하여 출구의 확인이 어려움 (출처: 서울탑비뇨의학과의원)
2.4. 수술기법
방광목의 협착은 그 정도에 따라서 수술 방침을 달리할 수 있다. 방광목 협착의 정도가 심하지 않을 때(short segment, superficial contracture)는 가이드 와이어를 진입하고 Fluoroscopic dilation(확장)을 해볼 수 있다. 협착의 정도에 따라서 수술장에서 metal sound dilation을 고려할 수도 있다.
그러나 확장술은 일시적으로 유지되는 경우가 많고 또한 확장된 구경을 유지하기 위한 자가 확장(self dilation)도 쉽지 않은 일이다. 이는 성공률이 낮고 시술 후 급성 요폐나 감염, 혈뇨가 동반될 가능성이 있다 [15].
방광목의 협착이 심할 경우(long segment, deep contracture)에는 마취하 경요도 절개(transurethral incision)를 시행하고 추가적으로 남은 전립선 조직을 제거(reTURP for residual prostate)하는 것이 도움이 된다. 그러나 초기 수술적 치료로 여겨지는 이 경요도 절개의 재발 확률은 문헌 보고에 따르면 38%에 이른다 [16].
방광 경부 절개에는 Collins knife, cold knife, Holmium laser ablation이 모두 가능하다. Electrocautery를 이용하는 방식은 빠르게 절개와 지혈을 동시에 할 수 있다. 그러나 반면 재협착(re-stenosis)의 우려가 있다 [17]. 에너지 또는 열을 가하지 않은 cold knife 절개 방식은 몇몇 연구에서 상처 치유에서 유리하고 재협착 위험이 더 낮다고 보고하고 있다 [18]. 그러나 대상자수가 적지만(66명, 6 centers in the TURNS) Electrocautery (bipolar TURP Collins knife)를 사용하는 것이 cold knife보다 성공률이 높다는 보고도 있다 [19].
경우에 따라서는 cold knife 절개를 의도하였으나 섬유화된 조직의 절개가 어려워 에너지(bipolar 또는 Holmium laser)를 써야 하는 경우도 생길 수 있다. 내시경적 절개술은 여러 다양한 환자군과 치료단계의 차이 및 이질적인 연구 접근법 등으로 어떤 수술기법이 더 낫다고 단순 비교하기가 어렵기 때문에 술자의 판단과 경험에 맞게 방침을 선택해야 한다.
경요도 절개전에 가이드 와이어를 진입하고 풍선확장술(balloon dilation)을 한 후 Collins Knife를 이용한 electrocautery를 사용하는 방광목 절개의 1,2차 성공률은 82.1%, 94.3% 이었다 [1]. 이 수술 방식은 요도 절개전에 확장을 통해서 방광을 비우고 방광목에 내시경을 손상 없이 진입시킨 후 절개를 하는 안전성이 긍정적이라 판단된다.
홀뮴 레이저를 이용한 절개법은 주로 근치적 전립선 절제술 후 발생한 방광목 협착에서의 연구가 있으며 방광목 협착의 홀뮴 레이저 절개(3시 및 9시 방향 또는 3시, 6시, 9시 및 12시 방향) 후 절개 부위에 트리암시놀론을 주입한 경우 두 시리즈의 연구에서 83%의 성공률을 보고하였다 [20].
방광목 절개의 원칙은 약간의 술자마다 차이는 있더라도 방광목의 협착을 만든 원형근막(circular muscle)을 충분히 제거하고 깊은 절개(deep incision)를 통해서 다시 섬유화된 조직이 자라 올라오지 않게 하는 것이다. 전립선 수술후에 남은 방광목 근처의 전립선(base of the prostate)이 scar tissue의 플랫폼이 될 수 있어 남은 전립선은 제거해 주는 것이 도움이 된다.
트리암시놀론과 미토마이신 C (MMC)는 방광목 협착 치료에 사용되는 것으로 가장 많이 보고된 병변내 주사제이다. 트리암시놀론은 비대성 흉터와 켈로이드를 줄이는 데 일반적으로 사용되는 코르티코스테로이드이다 [20]. 여러 차례 내시경적 치료에 실패한 고도 재발성 방광목 협착 환자에서 경요도 수술로 흉터 조직을 방광경부 원형 섬유까지 절제하고 triamcinolone acetonide (2 mL, 40 mg/mL)를 주사 바늘을 사용하여 절개 부위(8개 지점)에 주사하는 방식의 치료가 보고되었다 [16,17]. 트리암시놀론을 방광목 절개 후 사용하는 경우의 수술적 성공률은 70에서 92.9%까지 보고되고 있다 [20,21,22].
마이토마이신C는 두 개의 DNA 이중나선 가닥 사이에 결합을 형성(cross-link)하여 세포사멸을 유도하고 섬유화(fibrosis)와 흉터 형성(scar tissue formation)을 감소시키는 화학요법이다 [24]. 그러나 방광목 절개 후 마이토마이신C 주사의 전체적인 성공률은 Collins knife만 사용했을 때보다 낮으며 대부분의 연구가 전립선암의 근치적 절제술 후 및 방사선 조사후의 합병증 수술에 대한 연구로 7% 정도의 심각한 부작용이 보고되어 사용에 주의를 요한다 [25].
1차 방광목 절개 후에 재발한 경우에는 절개를 2,3회 추가로 더 시행하는 경우가 있다. 경험적으로 1차 수술에 에너지 또는 열을 가해 절개하고 재발한 경우에는 Cold knife를 사용하여 열 손상을 줄이는 것도 좋은 방법이다. 지속적인 재발로 고통받고 있는 경우에는 추가로 내시경 절개 수술 후 요도 스텐트를 거치해보는 것도 치료의 옵션이 될 수 있으나 재발 및 추가적인 부작용을 반드시 감안하여야 하고, 근본적인 해결책은 아니다 [26]. 반복적인 악성 방광목 협착에 대해서는 개복수술 또는 로봇을 이용한 복강경 수술이 필요하다 [27].
2.5. 증례
2.5.1. 증례 1)
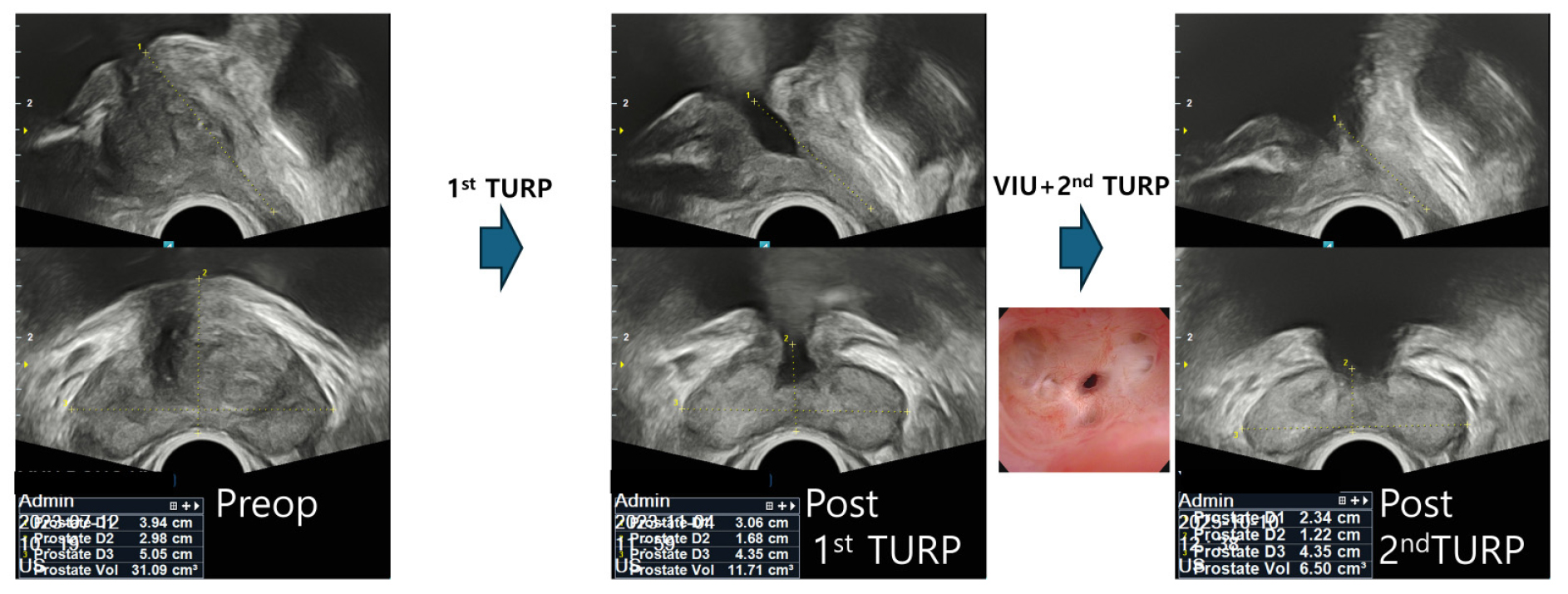
본 증례의 환자(출처: 서울아산비뇨의학과의원)는 60대 남성 환자로 당뇨 및 고혈압, 고지혈증으로 약물을 복용하였다. 중독이나 알레르기 병력은 없었다. 환자는 수년 전부터 양성 전립선 비대증 병력이 있었고, 2023년 1월에 타원에서 TURP를 시행받았다. 기록에 의하면 당시 경직장 전립선 초음파에서 전립선의 전체 크기는 34 cc(전립선 이행대 27 cc) 이었다. 수술은 bipolar TUR을 시행하였으며 45분 수술 후 절제된 전립선 조직은 15 g이었다. 환자는 약 1-2달후 배뇨증상이 개선되어 잘 지내다가 조금씩 요주저와 약뇨가 진행되었다고 하였다.
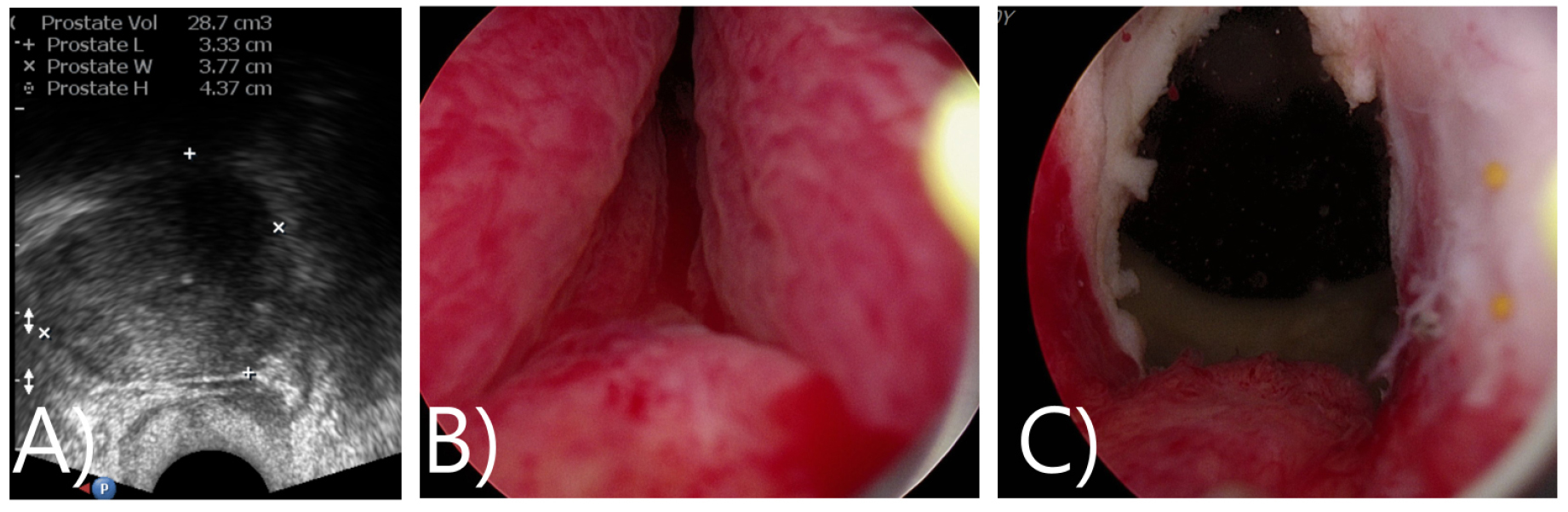
검사 소견: 내원 당시(수술 약 1년 6개월 경과 후) 환자의 ipss는 30점(ipss: 5543544-3)으로 특히 잔뇨 및 야간뇨가 가장 불편한 증상이었다. 경직장 전립선 초음파에서는 전립선크기는 13 cc로, 방광목의 양측 잔존 전립선이 방광목에 남아있고 bridge 양상으로 연결되어 있는 양상을 띈다.
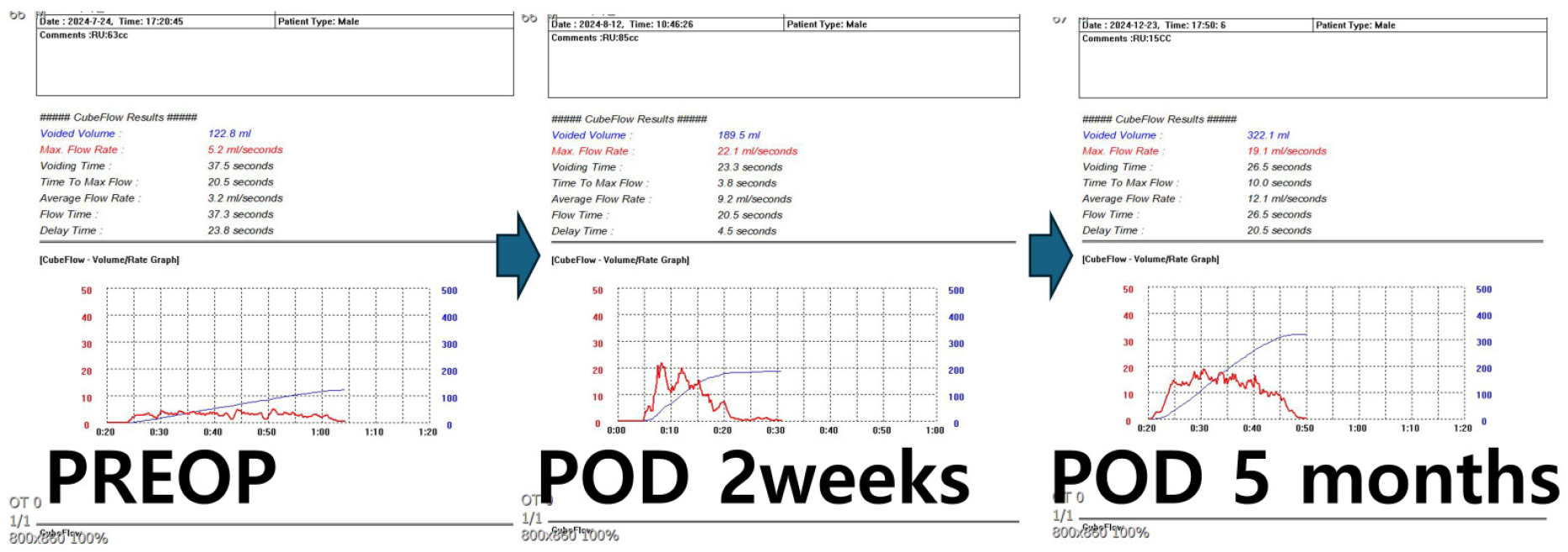
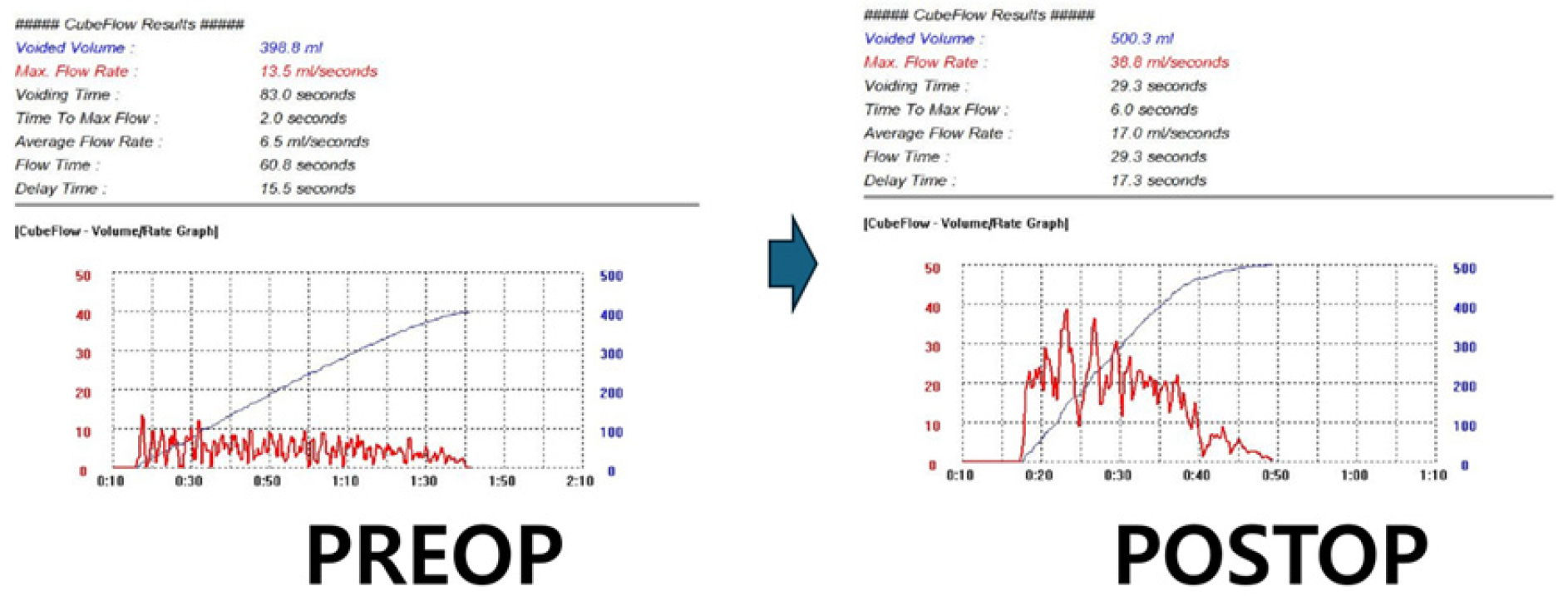
환자의 공복 혈당 수치와 신기능 검사 결과를 포함한 혈액 검사와 소변 검사 결과는 정상이었다. 요류 측정 검사 결과 최대 요속(배뇨량: 120)은 5.2 mL/s, 평균 요속은 3.2 mL/s였으며 잔뇨가 상당량(60 cc) 남았고 미세혈뇨는 관찰되지 않았다.
시행한 요도방광 내시경에서 환자의 요도는 정상 소견이며, 협착이나 이상 소견이 없었다. 방광목의 전립선 부위는 전립선 수술로 인해서 전립선와(prostate fossa)가 넓어져 있었으며 방광목의 전립선 요도가 거의 pin point 양상으로 매우 좁은 협착 소견을 보였다.
수술 과정
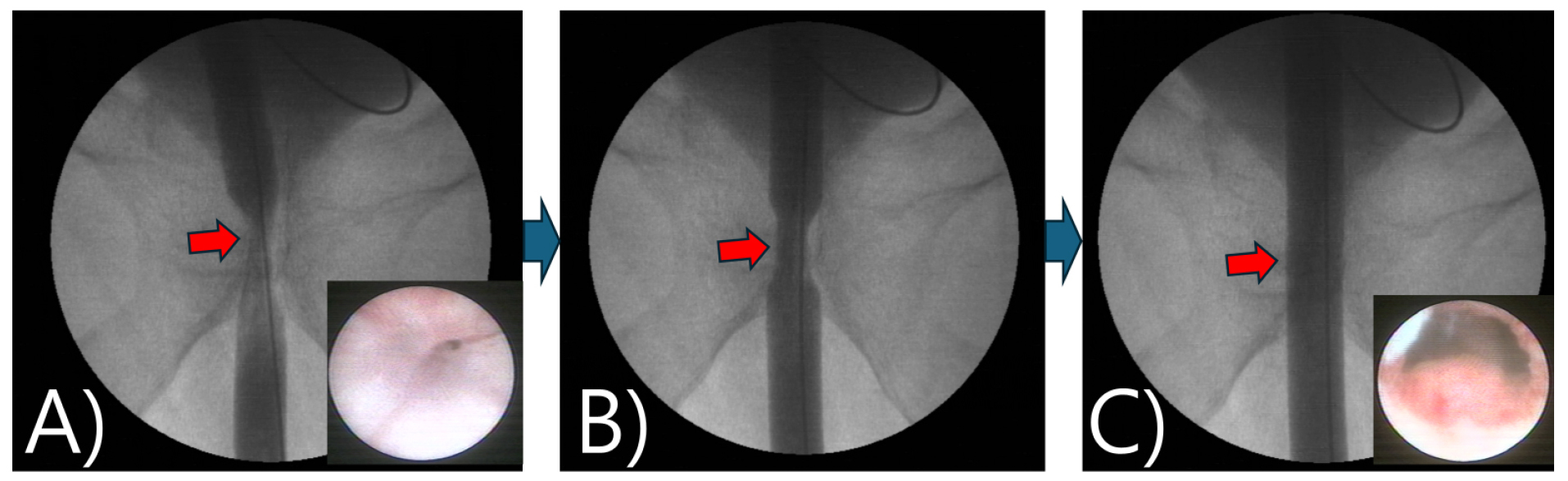
수술 전 역행성 요도조영술을 시행하여 incision의 위치와 추가로 절개할 잔여 전립선의 정도를 파악하였다 [그림 6(C)]. 조영술 시행 당시 조영제의 제트류(jet flow)는 명확히 관찰되지는 않았다.
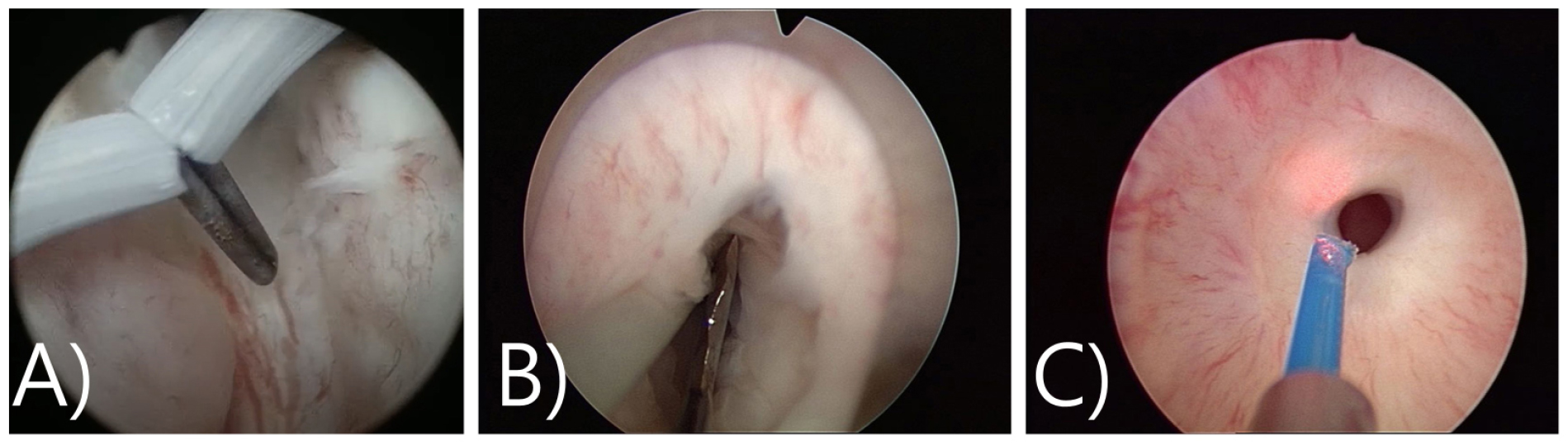
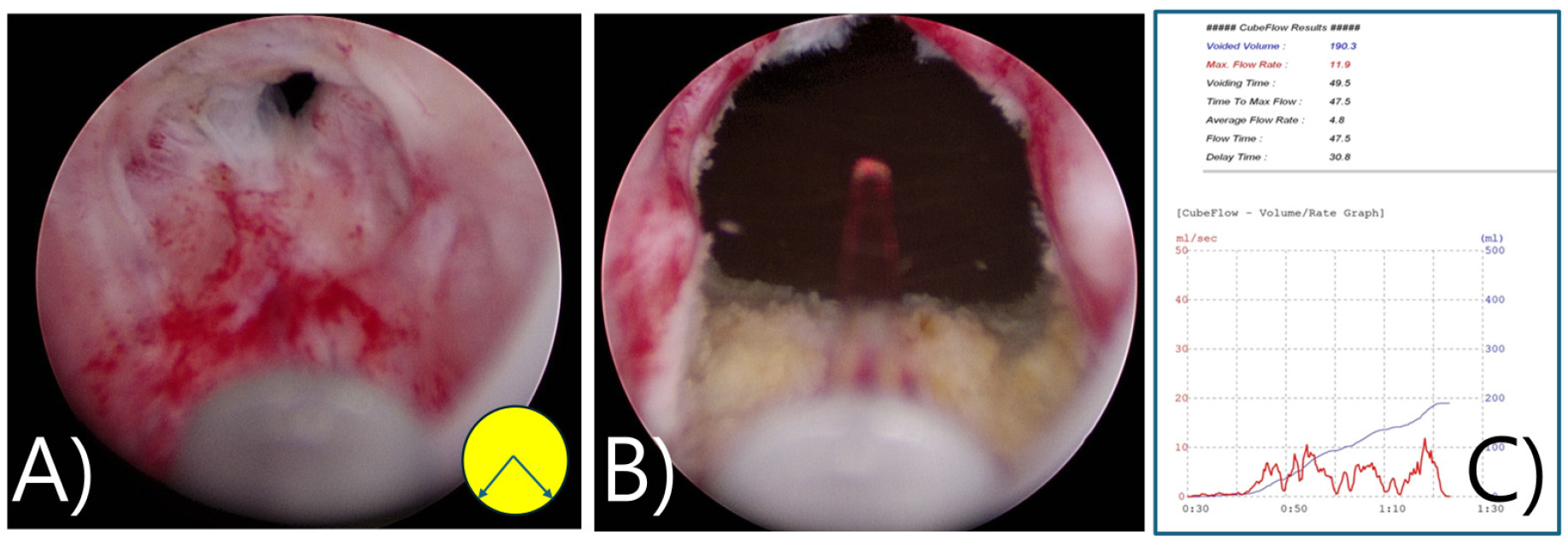
척수 마취하에 24 Fr cystoresectoscope을 협착된 방광목까지 진입하였다. 협착된 부위의 scar tissue를 cold knife (Olympus A22265C Knife 24/28 Fr, 12° and 30°)를 이용하여 6시 방향으로 근섬유를 깊게 절개(deep incision)하여 관류가 가능하도록 하였다. 시야를 확보한 후 다시 12, 3, 9시 방향으로 깊은 절개를 추가로 시행하였다 [그림 7(A)-(D)].
이후 resectoscope (vaporization loop)으로 Pure cutting current만 가하여 bladder neck의 remnant prostate를 절제하였다. 약간의 출혈소견이 있었으나 추가로 cauterization하지 않았다. 방광경으로 보조적인 병변내 주사는 시행하지 않았다 [그림 7(E)].
수술 후 요도 카테터(16 Fr)를 방광에 1일 동안 거치한 후 다음 날 제거하였다. 추적관찰은 12개월까지 진행하였으며 내시경은 다시 시행하지는 않았다. 수술 후 추적관찰 중 이전부터 있었던 야간뇨 증상 외에 약뇨 등의 재협착으로 인한 소견이 없어 추후 재발의 가능성이 있음을 설명하고 경과관찰 중이다.
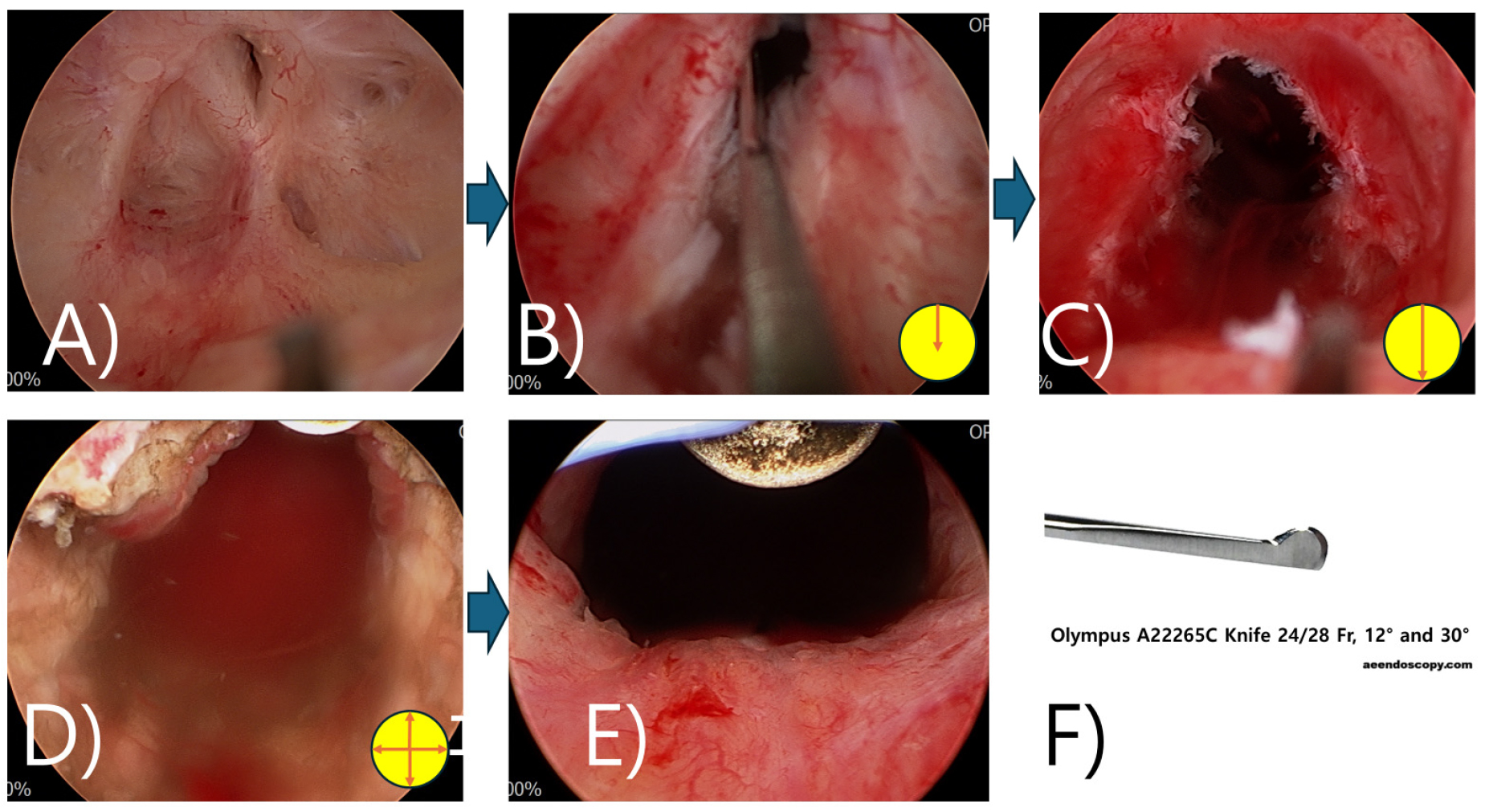
그림 7.
수술과정: A)~D); Deep incisions at 6 o’clock using a cold knife without the use of intralesional injections following 3, 6, 9, 12 o’clock multiple deep incision. An optical urethrotome was used to incise the dense bladder neck scar and open up the channel. E) Additional reTUR of remnant bilateral prostate with TUR bipolar vaporization loop (only use pure cutting current) F) cold knife
2.5.2. 증례 2)
본 증례의 환자(출처: 타워비뇨의학과의원 종로점)는 70대 후반 남성 환자로 수년 전부터 양성 전립선 비대증 병력이 있었다. 2023년 8월 TURP를 시행하였던 환자로 당시 경직장 전립선 초음파에서 전립선의 전체 크기는 31 cc이었다. 수술은 bipolar TUR을 시행하였다. 환자는 수술 후 배뇨증상이 상당히 개선되어 만족해하였으나 이후 발생한 약뇨 및 배뇨증상의 악화로 다시 내원하였다. 약 5개월 후 시행한 내시경 소견에서 방광목 협착이 확인되었다.
수술과정
수술은 척수 마취하에 하에 협착된 부위를 Collins knife를 이용하여 방광목 절개를 시행하였으며 fibrotic tissue에 여러 방향으로 깊은 절개를 하였다. 이후 주변에 남은 전립선조직을 resectoscope (loop type)으로 절제(reTURP)하였다 [그림 10(A)-(D)]. 수술 후 1년 반 이상 특이 소견 없이 경과관찰 중이다.
2.5.3. 증례 3)
본 증례의 환자 (출처; 고대안산병원 비뇨의학과)는 70대 남성으로 경직장 전립선 초음파에서 전립선의 전체 크기는 28 cc로 크지 않았으나 잔뇨가 300 cc 정도까지 많이 남는 저활동성 방광 소견이 함께 있었다. 잔뇨량 및 약뇨 개선 목적으로 2023년 9월 bipolar TURP를 시행하였으며 이후 잔뇨량이 50-70 cc 정도까지 호전되었다.
수술 6개월 후 시행한 요류측정검사에서 잔뇨량이 다시 200 cc가량까지 더 많아지고, 배뇨 증상의 불편감으로 시행한 내시경 소견에서 방광목 협착이 확인되었다.
수술과정
1차 요도절개; 수술은 전신마취하에 협착된 부위를 홀뮴레이져를 이용하여 방광목 절개를 시행하였다. 5시 7시 방향으로 깊은 절개를 하여 방광목을 충분히 넓혀 주었다.
2차요도절개; 추적관찰 중 방광목 폐색이 다시 진행(1차 요도절개후 1년 6개월 경과) 되었고 이전보다는 심하지 않았으나 배뇨증상의 완화를 위해서 2차 요도절개를 시행하였다. 이전 절개 부위인 5시 7시의 방광목의 membrane이 다시 붙는 양상으로 진행되어 다시 홀뮴레이져를 이용하여 넓은 환상절개를 시행하였다. 환자는 2차 수술 후 특이소견없이 경과관찰 중이다.