1. 호두까기현상과 호두까기증후군
2. 호두까기증후군의 다양한 증상
3. 호두까기증후군의 진단
4. NCS는 얼마나 흔한가?
5. NCS 환자의 치료
6. 맺음말
증례 1
증례 2
약어 목록
1. 호두까기현상과 호두까기증후군
호두까기현상(Nutcracker phenomenon, NCP)은 왼쪽 콩팥정맥(left renal vein, LRV)이 복부대동맥(abdominal aorta, AA)과 상장간막동맥(superior mesenteric artery, SMA) 사이에서 심하게 눌리는 현상을 말하고, 이 현상에 의해서 혈뇨, 단백뇨, 옆구리통증 등의 증상이 동반될 때 NCS라고 진단한다. AA와 SMA사이의 LRV (aortomesenteric LRV, AM-LRV)이 눌리는 모양이 호두를 깰 때 사용하는 기구와 비슷하게 생겨서 이런 이름이 붙여졌습니다. NCP와 NCS는 이처럼 의미가 다르기 때문에 구별해서 사용해야 하고 이 글에서도 NCP와 NCS로 구별해서 사용할 것이다. AM-LRV 부위는 모든 사람에서 약간은 눌리게 되어 있지만 이 부위가 과도하게 눌리면 신문 쪽 근위부의 LRV (hilar LRV, H-LRV)의 압력이 올라가면서 왼쪽 콩팥 안의 가느다란 정맥이 손상을 받아 간헐적인 육안적 혈뇨를 일으키게 되고 이런 경우가 NCS의 가장 전형적인 모습이다.
2. 호두까기증후군의 다양한 증상
NCS의 특징적인 세 가지 증상은 혈뇨, 단백뇨, 왼쪽 옆구리 통증이다. 이 외에도 NCS의 증상은 매우 다양한데 다음의 두 가지 기전에 의해서 증상이 생긴다고 생각된다. 첫 째는 AM-LRV 부위가 눌림으로 인해 왼쪽 콩팥 안 정맥의 압력이 올라가서 생기는 증상들이고, 다른 하나는 높아진 정맥의 압력을 낮추기 위해서 측부혈관(collateral vessels)이 생기면서 나타나는 증상들이다. 정맥압상승과 관련된 증상에는 혈뇨가 대표적이고 손상 받은 정맥의 크기에 따라 육안적 또는 현미경적 혈뇨가 생긴다. NCS에서 단백뇨가 생기는 정확한 기전은 밝혀져 있지 않지만 이 또한 정맥압상승에 따른 사구체 혈류변화에 의한 것으로 생각된다. 왼쪽 옆구리통증도 정맥압상승에 따른 왼쪽콩팥 울혈과 콩팥을 싸고 있는 피막이 팽창되어 생기는 증상이다. 정맥압상승에 따른 왼쪽 콩팥울혈의 영향을 받아 사구체여과율이 떨어질 수도 있고, 왼쪽 콩팥이 허혈 상태로 인식되어 전신혈압이 높아지게 하는 기전이 작동할 수도 있다.
NCS 증상을 일으키는 다른 한 기전인 측부혈관의 발생에 의한 증상은 온몸 어디에나 생길 수 있어서 이 증상으로부터 NCS를 바로 의심하기는 어렵지만 다른 여러 증상들과 함께 살펴보면 NCP에 따른 측부혈류와 연관된 증상으로 이해될 수 있다. 이 측부혈류에 의한 증상은 왼쪽이 더 흔하지만 오른쪽에도, 머리끝에서 발 끝까지, 우리 몸 어디에나 생길 수 있다. 여러가지 검사로도 설명이 안되는 신체 특정부위의 통증이나 불편감을 호소할 수 있고, 흔한 부위는 명치, 배꼽주변, 아랫배나 골반 또는 사타구니부위, 갈비뼈 아래, 어깨, 척추부위, 엉덩이나 허벅지부위 등이다. 이렇게 온몸 좌우를 가리지 않고 불편감이 생길 수 있는 것은 왼쪽콩팥정맥의 측부혈류 경로는 왼쪽 생식샘정맥(gonadal vein)과 골반정맥, 척추주위정맥, 홑정맥(azygos vein)과 반홑정맥(hemiazygos vein)들을 통해서 우리 몸 전체의 정맥혈류가 연결되어 있기 때문에 온몸 어디에나 증상이 생길 수 있다는 것이 이해될 수 있다.
이렇게 다양한 증상들을 가진 사람들이 도플러초음파나 CT 검사로 NCP가 있음이 확인되었다 해서 NCS로 진단하기는 어렵고 의심할 뿐이다. NCP는 눕는 자세에 따라 크게 다르고 반듯이 누웠을 때 가장 심하게 눌리고 왼쪽 옆으로 누웠을 때가 가장 덜 눌린다는 점 때문에 환자의 잠자는 자세를 바꾸었을 때 증상이 좋아진다면 이 증상은 NCP에 의한 증상이라고 확인할 수 있고 이 환자의 진단은 NCS라고 할 수 있다. NCP가 확인된 환자 중에 왼쪽의 편두통, 이명, 결막충혈, 코막힘, 팔다리저림 등의 증상을 가진 환자들이 있었는데, 바로 자는 것을 피하면서 이런 증상들이 사라진 것으로 NCS로 진단했던 경우도 있었다. 이런 특이한 왼쪽 증상들은 우리 몸 왼쪽 정맥들이 충혈되어 생긴다고 해서 중간성울혈증후군(midline congestion syndrome)이라고 부르기도 한다.
3. 호두까기증후군의 진단
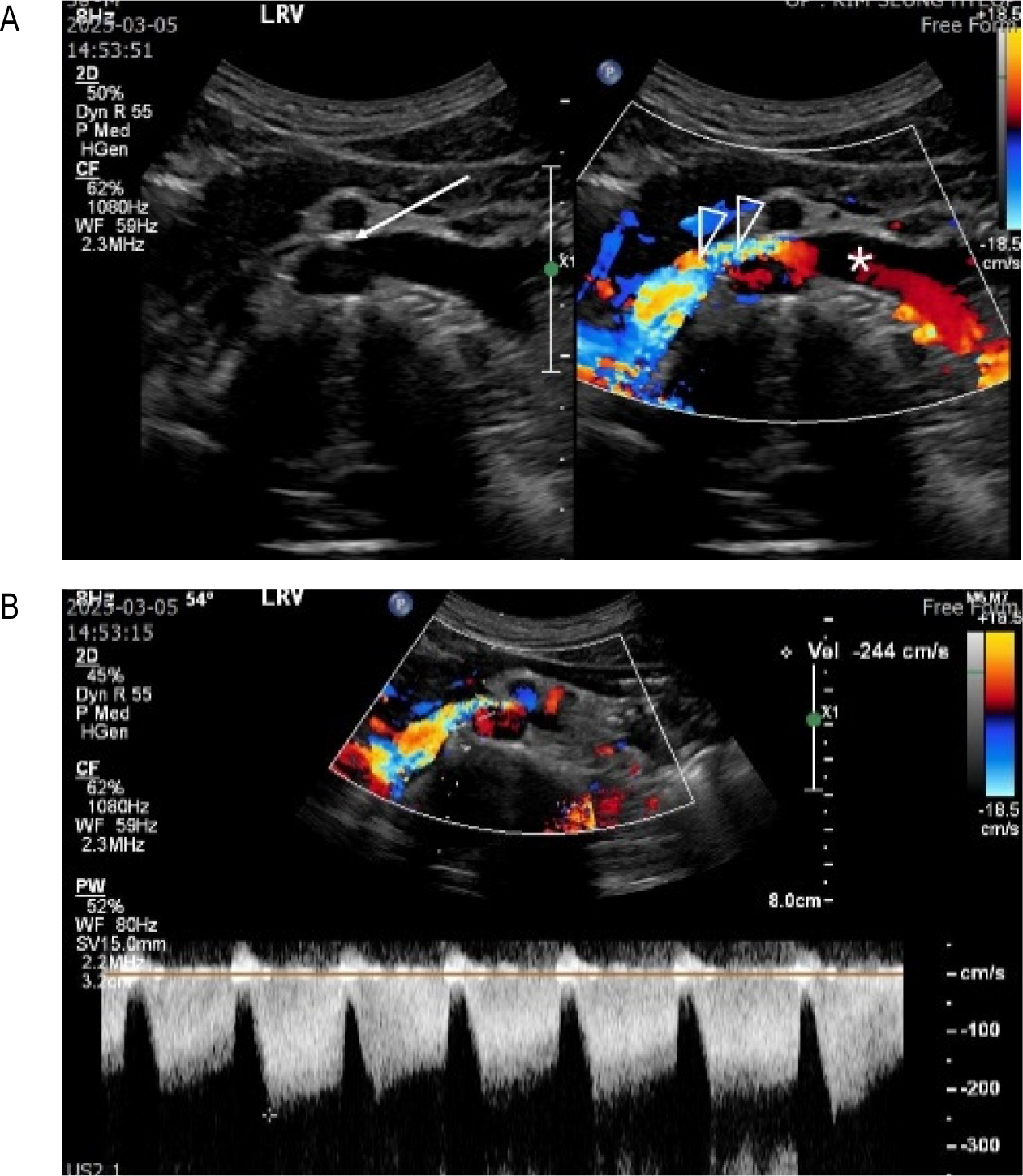
NCS가 의심되는 환자에서 NCP가 있는지를 확인하는 방법은 과거에는 대퇴정맥을 통해서 카테터를 LRV까지 넣고 정맥조영을 하면서 LRV이 눌린 부위 전후의 압력을 측정해서 그 차이가 3mmHg 이상이면 NCP가 있는 것으로 진단했지만 요즘은 이런 침습적인 진단법은 거의 쓰지 않고 도플러초음파나 CT로 진단한다. 왼쪽 콩팥으로부터 나오는 H-LRV의 정상혈류속도는 10-20 cm/sec 정도이고 AM-LRV 부위는 정상인에서도 약간 눌리기 때문에 H-LRV의 혈류속도보다 좀 높아서 40-50 cm/sec 정도이다. AM-LRV의 혈류속도가 정상의 2배, 즉 80-100 cm/sec 이상이면 NCP를 의심할 수 있고 도플러초음파 진단은 AM-LRV의 최고혈류속도가 100 cm/sec 이상일 때를 기준으로 한다.
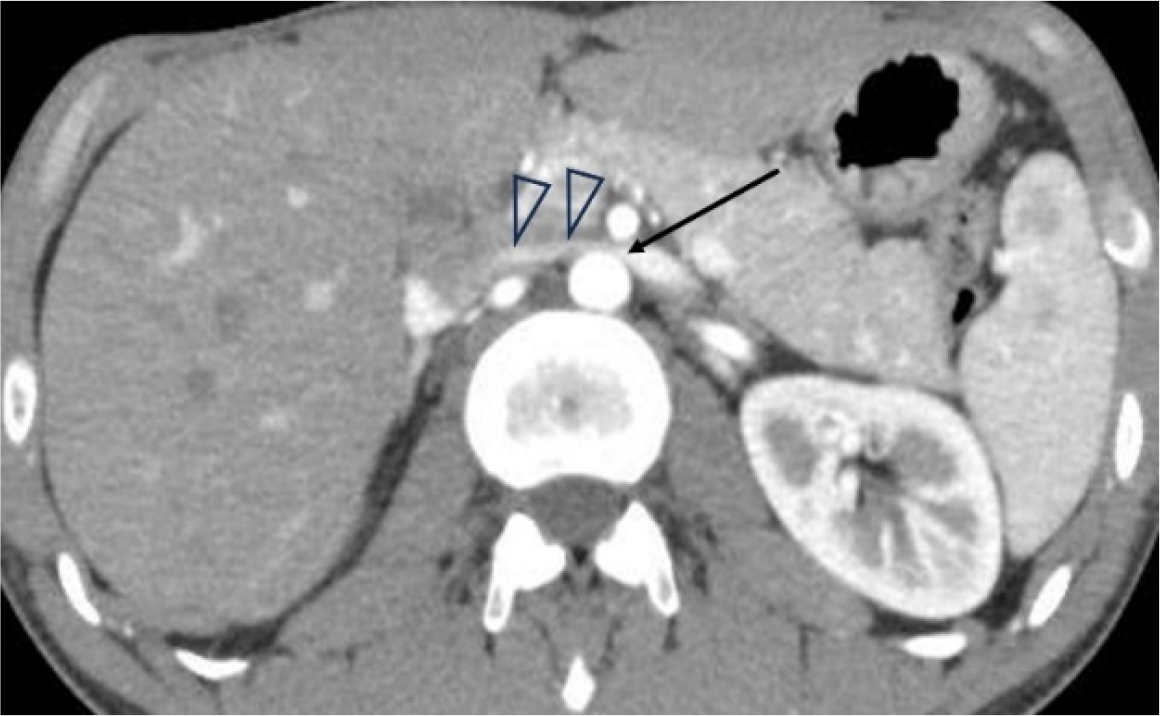
혈뇨가 있는 사람에서는 초음파검사보다 CT를 먼저 하는 경우가 흔하다. 조영증강 CT (Contrast-enhanced CT, CECT)의 초기영상에서 왼쪽 콩팥으로부터 나온 조영증강된 LRV이 진하게 보여서 혈관이 눌리는 소견과 함께 LRV 혈류가 대정맥으로 이동하는 모습이 잘 보이는데 이 모양으로 NCP를 진단할 수 있다. AM-LRV이 많이 눌려서 혈류 속도가 빨라지면 진하게 조영 된 LRV의 혈류가 조영이 덜된 대정맥 안으로 뿜어져 들어가는 소견을 보이면 NCP를 의심할 수 있고 [그림 1], 도플러 초음파검사를 해서 혈류속도가 100 cm/sec 이상인 것을 확인하면 NCP 가 있다고 진단하며 [그림 2], 이 환자가 NCP에 의한 증상을 가진 환자라면 NCS로 진단하게 된다.
4. NCS는 얼마나 흔한가?
NCS의 빈도는 정확히는 모르지만 흔히 드문 질환이라고 알려져 있고 미국의 National Institute of Health와 Orphanet에는 희귀질환으로 등록되어 있기도 하다. 이 것은 아마도 과거와 같이 침습적인 방법으로 진단되는 NCS는 드물다는 것으로 이해가 된다. 우리 나라에서도 NCS의 빈도에 대해서 잘 알려져 있지는 않지만 저자의 경험과 여러 가지 정황으로 미루어 볼 때 NCS는 꽤 흔하지만 진단이 잘 안되는 질환이라고 생각된다. 실제로 저자가 일하는 한 곳의 1,223명의 연속된 환자에서 도플러초음파로 NCP 유무를 조사했을 때 전체의 약 30%에서 NCP 가 있었고 이 중에 절반 정도, 즉 전체의 약 15%에 해당하는 환자에서 혈뇨, 단백뇨, 또는 달리 설명이 안되는 증상들이 있어서 NCS로 진단할 수 있었던 점도 NCP와 NCS가 드물지 않고 아주 흔하다는 증거로 보여서 우리가 이에 대한 관심을 가진다면 많은 NCS환자를 발견하여 이 환자들에게 도움을 줄 수 있을 것으로 믿는다.
5. NCS 환자의 치료
대부분의 경우 NCS는 특별한 치료를 필요로 하지 않는다. NCS를 진단하는 가장 중요한 목적은 본인의 혈뇨나 단백뇨가 암이나 다른 중요한 콩팥병이 아닌 NCS 때문에 생긴 것이니 환자가 지나치게 불안해할 필요가 없다는 것을 알게 해 줌으로써 혈뇨나 단백뇨의 원인을 찾기 위해서 여러 병원을 찾아다니면서 불필요한 여러가지 검사를 반복하지 않도록 하는 역할도 하게 된다. 잠잘 때 똑바로 누운 자세보다는 옆으로 눕는 자세가 좋고, 간이 오른쪽에 있기 때문에 왼쪽으로 누웠을 때 혈관이 가장 덜 눌린다는 것을 잘 이해하여 생활 습관에 반영하도록 하면 NCS의 여러가지 증상들이 호전되는 것을 경험하는 환자들이 많이 있다. 이런 방법으로도 통증이나 혈뇨가 지속되면 약물치료를 고려하고, 약물치료에도 일상생활이 어려울 정도의 통증이 지속되거나 계속되는 심한 혈뇨 때문에 수혈을 필요로 하는 정도라면 수술적인 치료를 고려한다. 수술적 치료법으로는 LRV을 대정맥으로 다른 곳으로 이동하거나 왼쪽콩팥 자체의 위치를 옮기는 자가이식(autotransplantation) 등이 있다. LRV안에 스텐트를 설치하는 중재적시술도 가능하지만 스텐트가 움직일 수 있고 혈전방지약물치료를 계속 써야 하기 때문에 이보다는 AM-LRV 주위를 고어텍스 같은 물질로 감싸는 외부스텐팅 방법이 요즈음 관심을 받는 치료법이다.
6. 맺음말
비뇨의학과 선생님들께서 관심을 가지고 계시면서 뚜렷한 원인을 알 수 없는 증상을 진 환자에서 NCS가 의심되면 CT나 도플러초음파로 NCP가 있는지 확인하고 환자의 증상과 연관하여 수면자세 등에 관한 조언을 하실 수 있었으면 합니다. 의사의 입장에서 별로 중요치 않게 여겨서 무관심하게 넘어가지만 환자로서는 많이 걱정하고 불편했던 NCS 환자의 여러가지 증상을 해소하는데 도움이 되실 수 있다고 생각됩니다. 마지막으로 이 글을 읽으신 분들께서 참고하실 만한 두 환자의 간단한 병력과 영상소견을 소개합니다.
증례 1
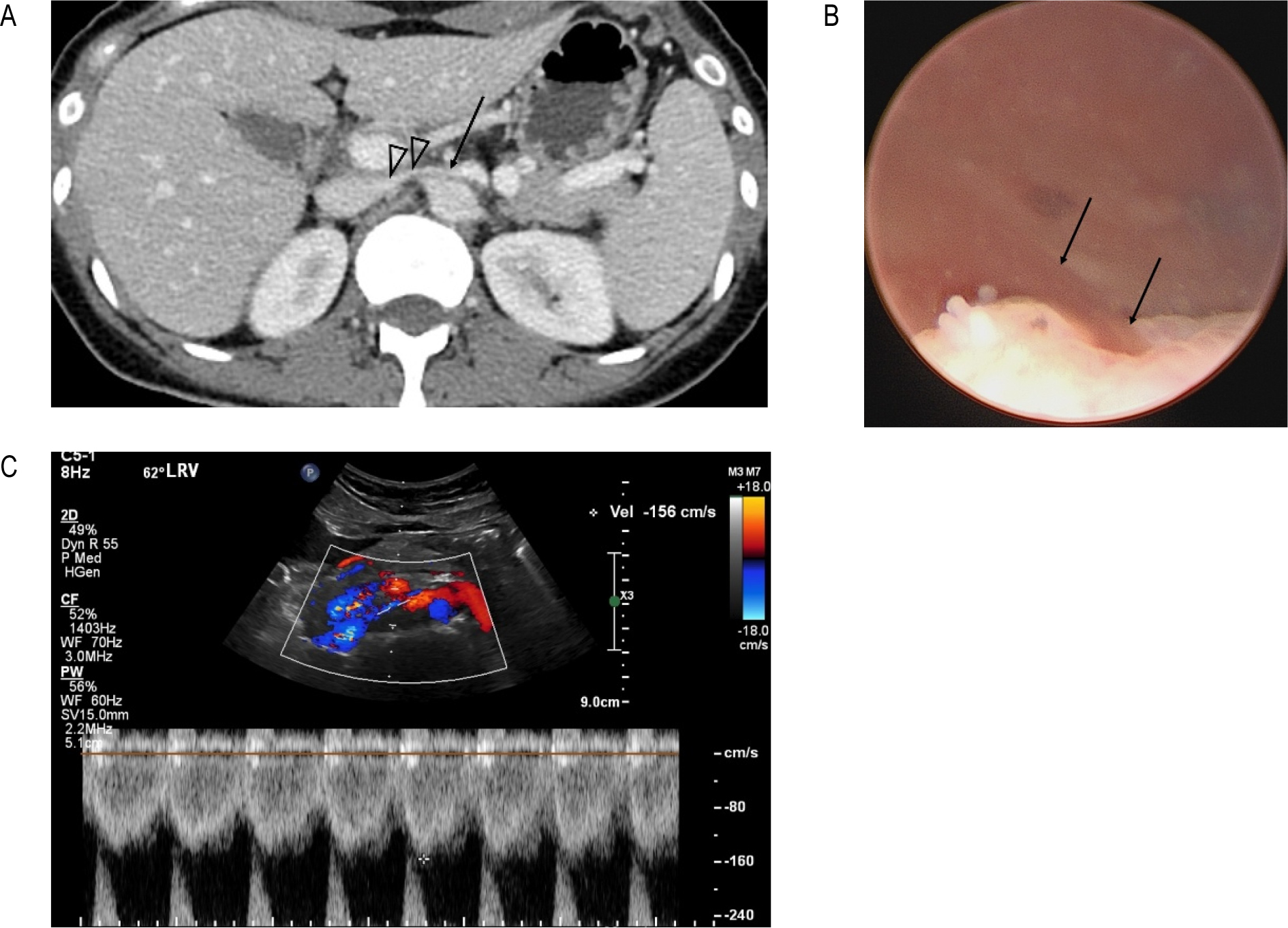
46세 여자로 육안적혈뇨 때문에 CECT검사를 했고 당시에는 특별한 이상소견을 발견하지 못했지만 [그림 3A] 방광경 검사에서 좌측 요관구에서 혈뇨가 나오는 것을 확인했다 [그림 3B]. NCP를 확인하기 위해서 도플러초음파검사를 했으며 AM-LRV의 혈류속도가 156 cm/sec로 NCP를 확인하였다 [그림 3C]. 수면자세에 대한 설명을 듣고 바로 자지 않으려고 노력한 결과 혈뇨는 멎었다. 예정된 유방초음파 검사를 받기위해 15분 정도 반듯이 누워 있었고 검사 후 화장실에 갔을 때 육안적 혈뇨가 다시 생겼다. 이 후 반듯이 눕는 자세는 절대 취하지 않으며 생활했고 이후 15개월 이상 혈뇨가 없는 상태로 지내고 있다.
증례 2
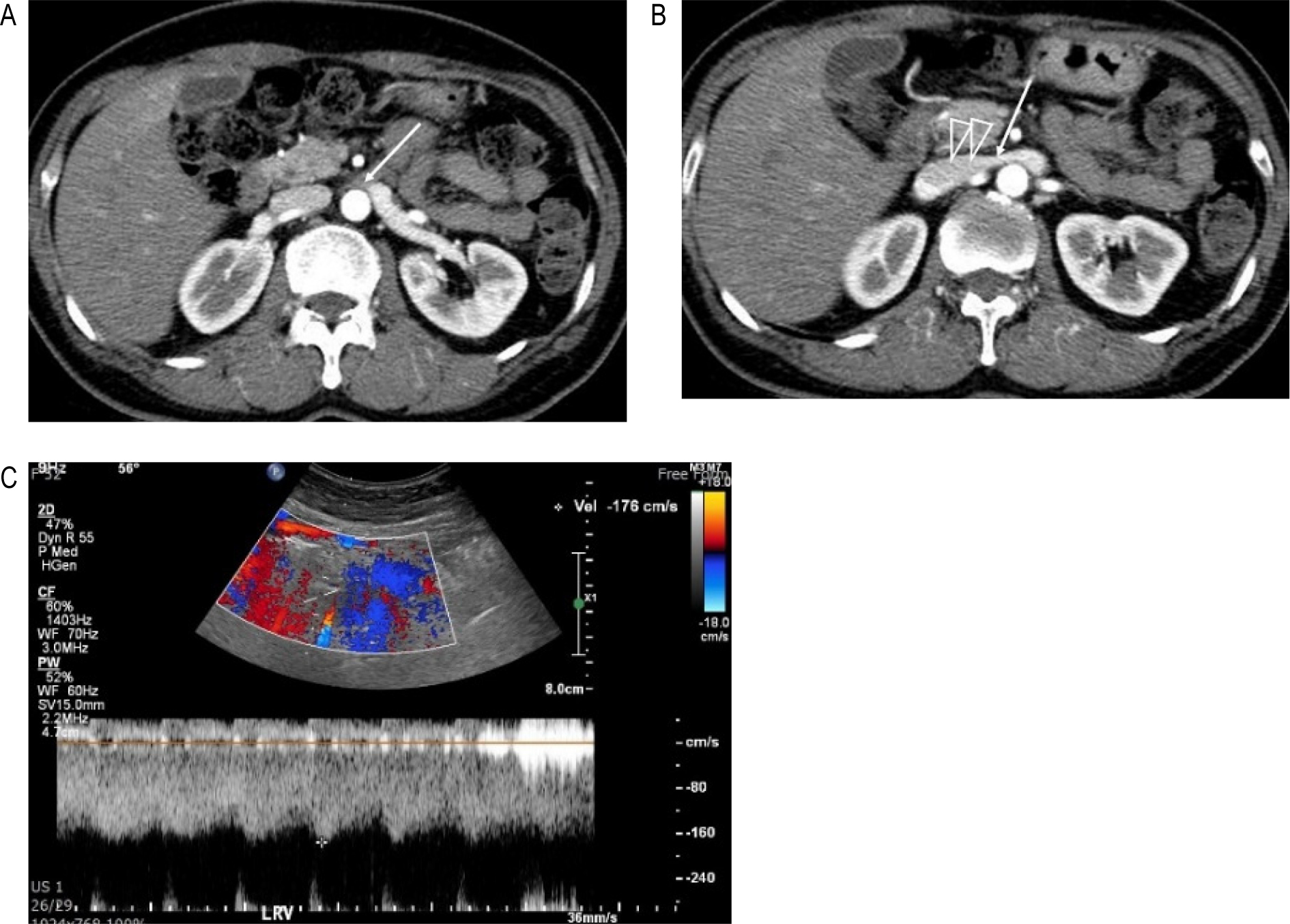
51세 여자로 지속적인 우상복부와 명치부위 통증이 있었다. 위내시경 검사에 이상소견 없었고 초음파 검사와 CT에 담낭결석이 발견되었지만 담낭벽은 두껍지 않았고 담낭 부위의 압통도 없어서 담낭결석이 원인은 아닌 것으로 생각 했었고 다른 이상소견도 발견하지 못했었다. 하지만 우상복부와 명치부위의 통증은 지속되어 담당을 제거하였으나 담낭제거 이후에도 같은 통증은 지속되었다. 당시의 CT를 다시 보았을 때 NCP가 의심되어서 [그림 4A,B] 도플러 검사를 했고 AM-LRV의 혈류속도는 176 cm/sec로 NCP가 확인되었다 [그림 4C]. 반듯이 누워 자던 평소의 수면자세를 교정한 후에 통증은 사라졌고 3년 정도 경과한 오늘까지 증상 없이 잘 지내고 있다.
약어 목록
- AA: Abdominal aorta
- AM-LRV: Aortomesenteric portion of left renal vein
- AO: Aorta
- CECT: Contrast-enhanced CT
- CT: Computed tomography
- H-LRV: Hilar portion of left renal vein
- IVC: Inferior vena cava
- LRV: Left renal vein
- NCP: Nutcracker phenomenon
- NCS: Nutcracker syndrome
- RRA: Right renal artery
- SMA: Superior mesenteric artery