1. 서론
2. 본론
2.1. 작동 원리
2.2. Efficacy와 Safety 임상 결과
2.3. Aquablation의 장점
2.4. Aquablation의 한계와 고려사항
2.5. BPH 수술 방법 결정 시 고려해야 할 사항
3. 결론
1. 서론
양성 전립선비대증(Benign Prostatic Hyperplasia, BPH)은 고령 남성에서 빈번하게 발생하여 배뇨장애 및 삶의 질 저하를 야기하는 대표적인 질환이다. 기존 표준 수술법인 경요도 전립선 절제술(Transurethral Resection of Prostate, TURP)은 효과적이지만 출혈, 역행성 사정 등 부작용 가능성이 있어 이를 보완할 최소 침습적 치료법이 요구되고 있다. 이러한 요구에 따라, 이전의 “Gold Standard”의 시대에서 다양한 수술 방법들이 존재하게 되는 바야흐로 “Personalized or Tailored Therapy”의 시대가 도래했다.
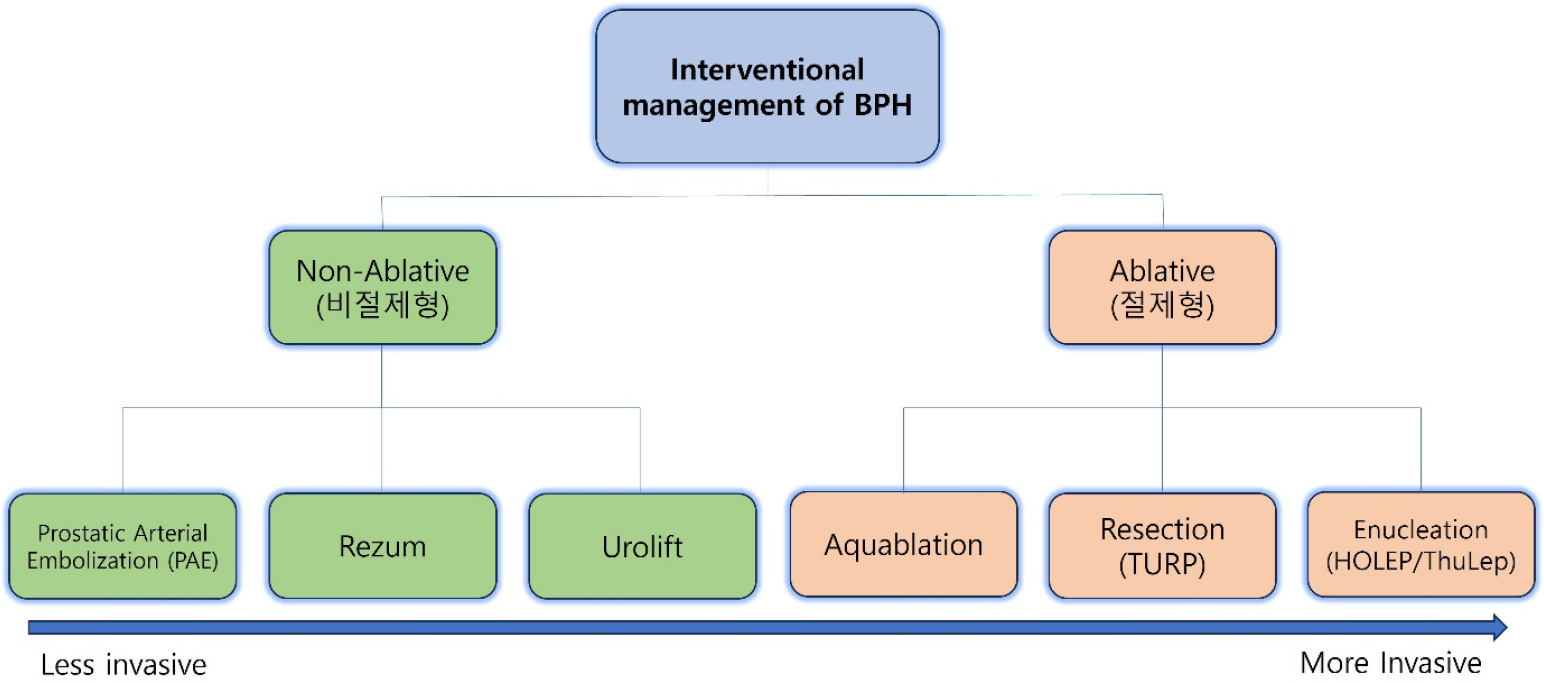
현존하는 전립선비대증의 치료 방법은 크게 “절제형”수술과 “비절제형”수술로 분류할 수 있다 [그림 1]. 절제형 수술은 TURP, HoLEP, 그리고 최근 소개된 Aquablation을 포함하며, 직접적으로 비대해진 전립선 조직을 제거하여 방광출구폐색(BOO)을 완화시킨다. 반면, 비절제형 수술은 UroLift, Rezūm과 같은 시술이 포함되며 조직 절제 없이 증상 완화를 목적으로 하며, 주로 Medication 과 Resection Surgery의 사이의 간극을 메우는 역할을 기대한다.
최근 로봇을 이용한 Aquablation(아쿠아블레이션)은 워터젯을 활용한 정밀하고 효과적인 절제로 안전성과 효과성 측면에서 많은 관심을 받고 있다. 본 원고에서는 Aquablation의 원리, 임상적 효용성 및 향후 전망을 최근 문헌을 바탕으로 정리하고자 한다.
2. 본론
2.1. 작동 원리
Aquablation은 실시간 초음파 영상과 로봇 기술을 이용하여 정확한 해부학적 지도를 생성한 후, 이를 바탕으로 고압의 물 제트를 이용해 전립선 조직을 정밀하게 절제한다. 로봇 시스템은 계획된 절제 영역을 자동으로 추적하며 일관된 수술 결과를 제공한다. 또한, 물 제트의 비열적 절제 방식은 주변 조직의 열손상을 최소화하고 출혈 위험성을 낮추는 장점이 있다고 소개되고 있다.
2.2. Efficacy와 Safety 임상 결과
최근 WATER 및 WATER II 연구를 포함한 여러 임상 연구들은 Aquablation이 TURP와 유사하거나 더 나은 임상 성적을 보인다고 보고하였다 [1,2,3,4]. 특히, Aquablation은 출혈성 합병증 발생률이 낮고, TURP 대비 성기능 보존 측면에서도 우수한 결과를 나타냈다 [5]. 이를 바탕으로, 유럽비뇨기과학회(EAU) 가이드라인은 Aquablation이 특히 중등도에서 대형 크기의 전립선 환자에서 효과적이며 수술 후 빠른 회복을 강조하고 있다. 미국비뇨기과학회(AUA) 가이드라인 역시 Aquablation을 기존의 TURP에 비해 빠른 수술 시간과 낮은 합병증 비율을 가진 유망한 치료 옵션으로 권고하고 있다.
2.3. Aquablation의 장점
Aquablation은 로봇 시스템을 이용한 절제의 정밀성과 일관성으로 수술자의 경험에 따른 결과 편차를 최소화한다. 또한 짧은 수술 시간(평균 20-30분)과 낮은 출혈량으로 수술 후 회복 시간이 빠르고 합병증 발생률이 낮다. 특히, 전립선 조직 절제 시 사정기능을 보존할 가능성이 높아 성기능 부작용 발생이 상대적으로 적다는 장점이 있다. Aquablation은 전립선이 크거나 해부학적으로 복잡한 환자군에서도 일관된 치료 효과를 보이며, 전립선 크기나 구조적 복잡성에 크게 영향을 받지 않는다 [6]. 만성 요폐 환자에서도 Aquablation은 전통적인 수술 방법보다 배뇨기능 회복과 합병증 감소 측면에서 우수한 성적을 보인다는 보고가 있어 치료 범위가 더욱 넓다 [7].
2.4. Aquablation의 한계와 고려사항
반면, Aquablation의 한계점으로는, Aquablation도 TURP, HoLEP과 마찬가지로 절제형 수술이기 때문에 다른 비절제형 수술보다는 hematuria risk가 여전히 더 높다는 점이다. Aquablation 후 Bleeding control에 대해서는 focal bladder neck cautery (FBNC)의 개념이 도입되었다. Elterman 등의 다기관 연구에 따르면, FBNC 사용 후 출혈로 인한 수혈률이 0.8%로 현저히 감소하였으며, 이는 이전 방법에 비해 유의하게 낮은 비율이었다. FBNC는 Aquablation 후에 남은 조직 잔여물(Fluffy Tissue)을 제거하고 직접적인 cautery를 통해 출혈 혈관을 효과적으로 지혈하는 방식으로 작용하여, 수술 후 출혈을 효과적으로 관리하는 데 도움이 된다. 그 외에도 ideal한 resection margin profiling과 bleeding control은 Aquablation에게 있어서는 아직 남은 숙제이다. 또 다른 단점으로는, 초기 장비 도입 비용이 높고, 국내에서는 아직 급여 적용에 제한이 있어 비용 부담이 있다는 점이다. 또한, 장기적인 추적 결과가 아직 충분하지 않아 장기간의 효과성 평가에 대한 추가 연구가 필요하다 [8].
2.5. BPH 수술 방법 결정 시 고려해야 할 사항
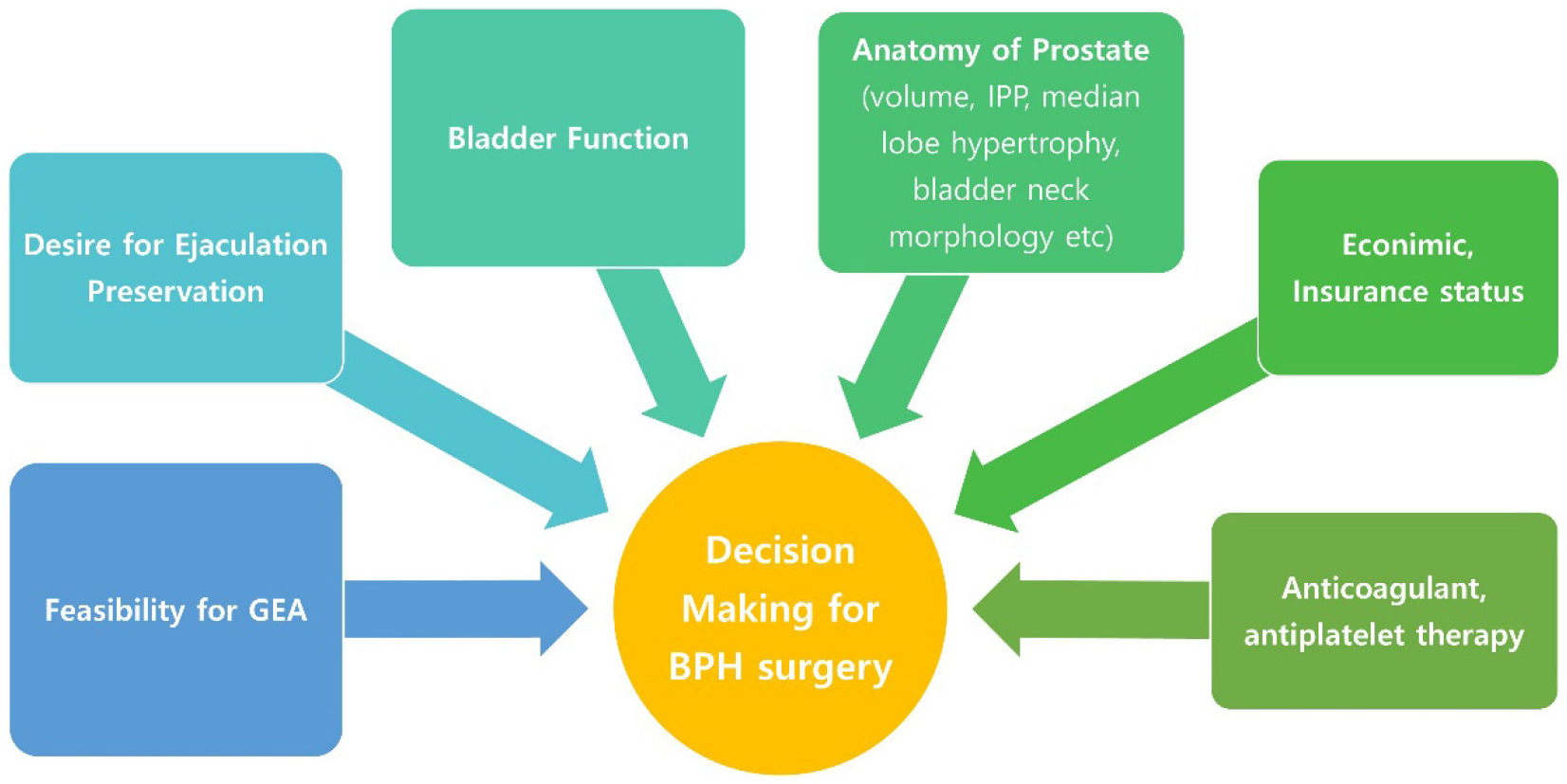
BPH의 수술 방법을 결정할 때는 여러 가지 요소를 고려해야 한다 [그림 2]. 첫째, 환자의 해부학적 특성으로 전립선의 크기, 전립선 내 돌출(IPP), 중앙엽 비대(median lobe hypertrophy), 방광경부의 형태(bladder neck morphology)가 주요 고려사항이다. 둘째, 방광 기능 상태는 배뇨기능 회복 여부와 수술 후 합병증 발생에 영향을 미친다. 셋째, 사정기능 보존에 대한 환자의 요구사항과 전신 마취 가능성도 고려해야 한다. 또한, 환자의 경제적 상황과 보험 적용 여부 역시 중요한 결정 요소이다. 마지막으로, 항응고제나 항혈소판제를 복용하는 환자의 경우 출혈 위험성이 높아져 이를 고려한 수술 방법과 관리 전략이 필요하다. 위의 요소들은 각각 독립적으로 혹은 복합적으로 작용하여 가장 적합한 수술 방법을 결정하는 데 있어 중요한 역할을 한다. 이러한 다양한 요소들을 바탕으로, Aquablation과 다른 BPH 수술 방법을 결정할 때에 Shared-Decision Making을 통하여 환자에게 가장 맞는 수술 방법을 결정해야 할 것이다. Aquablation은 그 중 Resection type 중 ejaculation preservation에 더 유리한 방법이므로, Resection이 꼭 필요한 환자 중 ejaculation preservation을 보존하고 싶어하는 환자에게 최적의 치료법이라고 할 수 있겠다.