1. 서론
낭포성 방광염은 1761년도 Morgagni에 의해 처음 기술된 드문 방광의 양성 증식성 질환이다 [1]. 병의 기전은 방광내 만성적인 염증 상태가 지속될 경우 방광점막의 과증식으로 나타나며 혈뇨 및 방광자극증상, 폐색 증상이 주로 나타나게 된다 [2]. 이 질환은 만성 요로 감염 또는 만성적인 폐색 등과 관련이 있다고 알려져 있다. 본원(서울아산비뇨의학과의원)의 20대 남성에서 발견된 낭포성 방광염의 수술적 치료 증례를 살펴보고 고찰하고자 한다.
2. 증례
환자는 20대 남성으로 배뇨시 중간 중간 끊어지는 소견 및 급박뇨, 주저뇨, 잔뇨감을 주소로 내원하였다. 증상은 적어도 1년 이상이 된 것으로 기억하였다. 이전에 요로감염 및 전립선 질환을 앓은 적은 없었으며 당뇨 고혈압 등 기저력은 없고 최근 운동을 하면서 체중을 10 Kg 이상 감량했다고 하였다. 야간뇨(1일 2회 이상)로 숙면에 방해를 받고 있었으며 요량은 적지 않다고 하였다. 환자는 음주는 하였으나 흡연 기왕력은 없었다. IPSS는 16점(4311232-2)으로 저장증상 및 배뇨증상을 함께 호소하였다.
2.1. 검사 소견
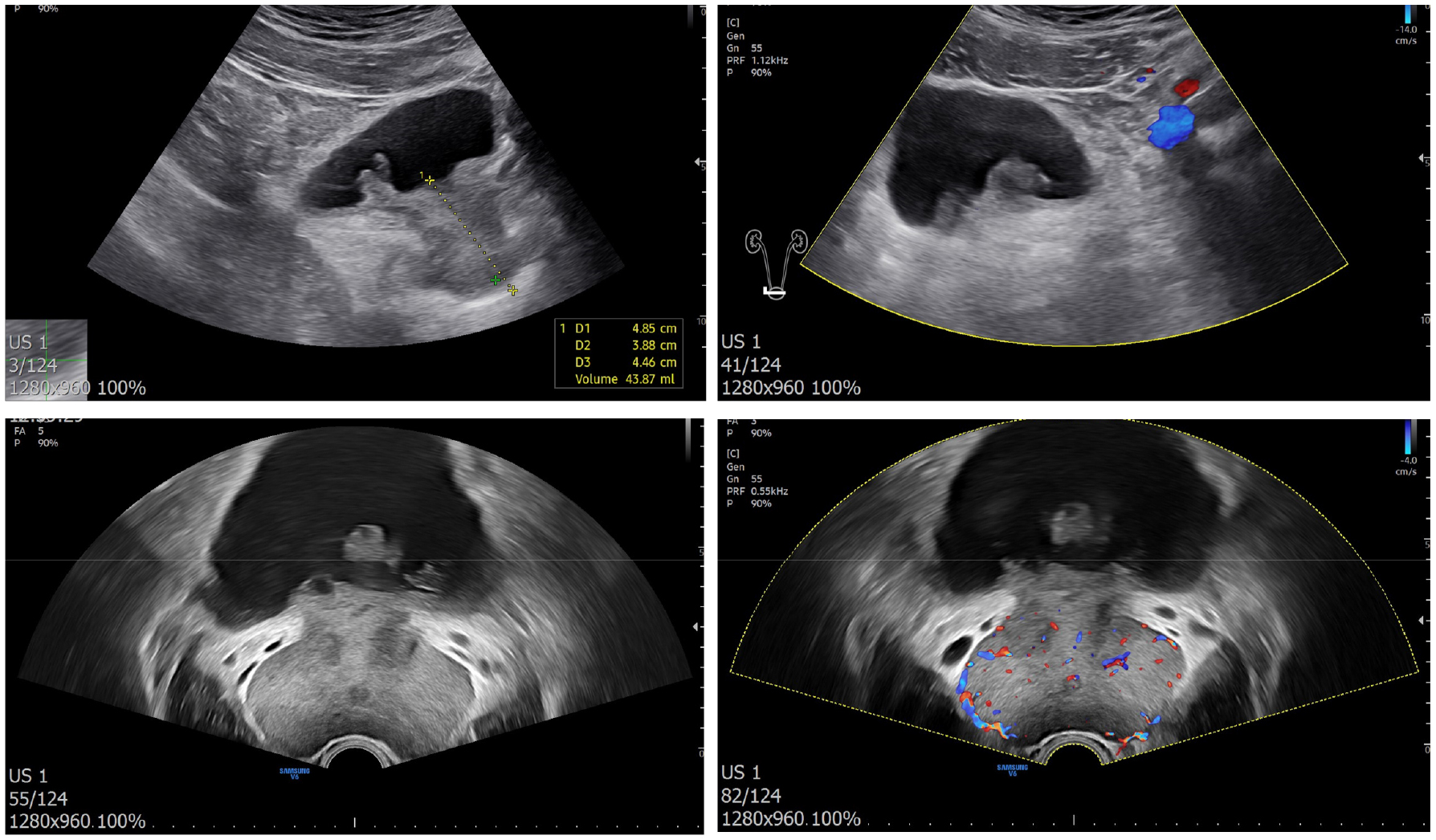
▶ 경직장 전립선 초음파 및 신장 및 부신 방광 초음파
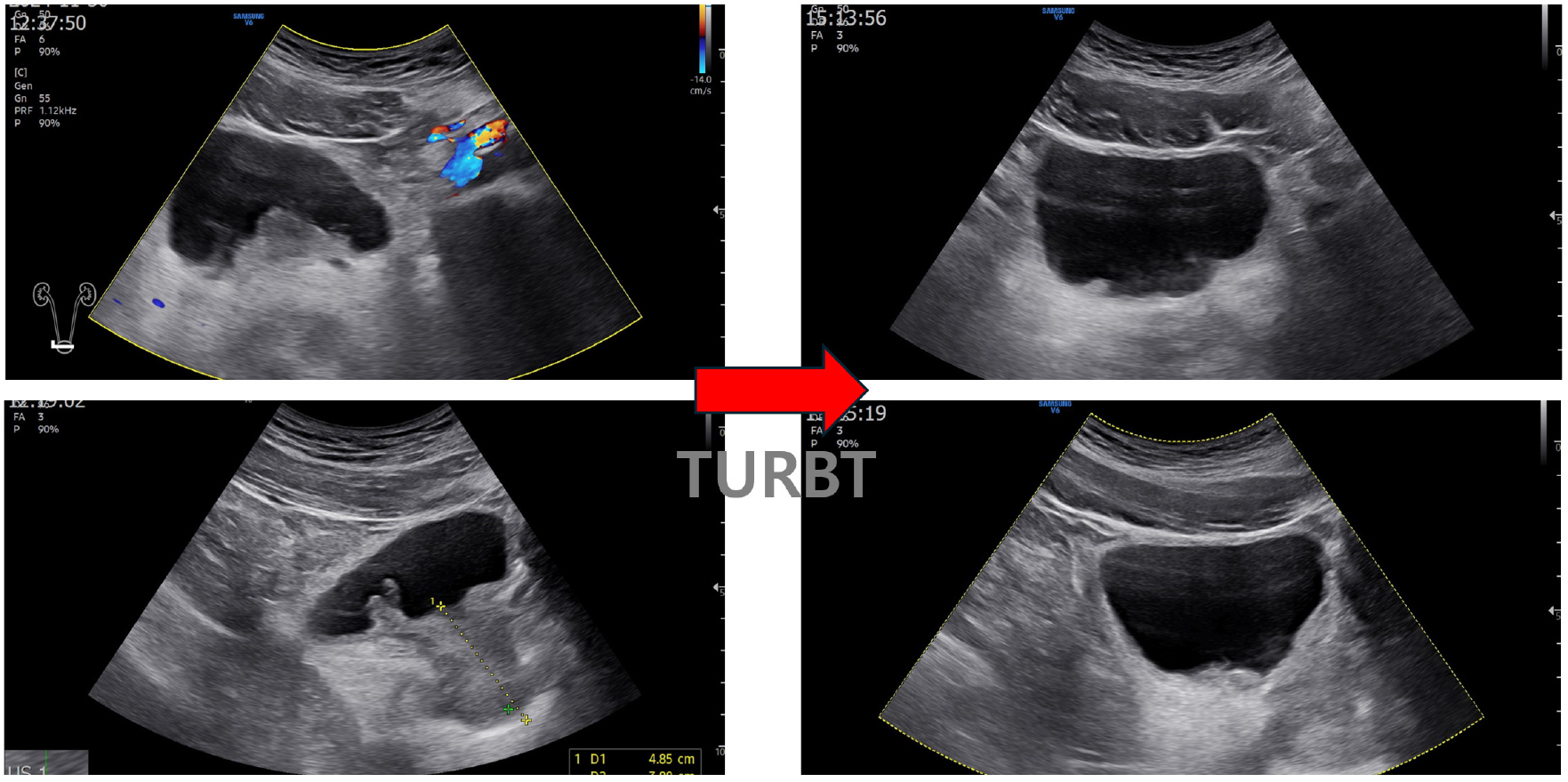
환자의 전립선 상방으로 폴립형 종물(polypoidal mass)이 확인되었으며, 3*4 cm 범위로 방광목에서 방광삼각부(bladder trigone)에 걸쳐 분포하였다. 전립선의 크기는 30 cc로 혈류의 증가 소견이 있었다. 양측 신장은 장축 10 cm 크기로 정상이었으며 수신증 등 이상 소견은 확인되지 않았다.
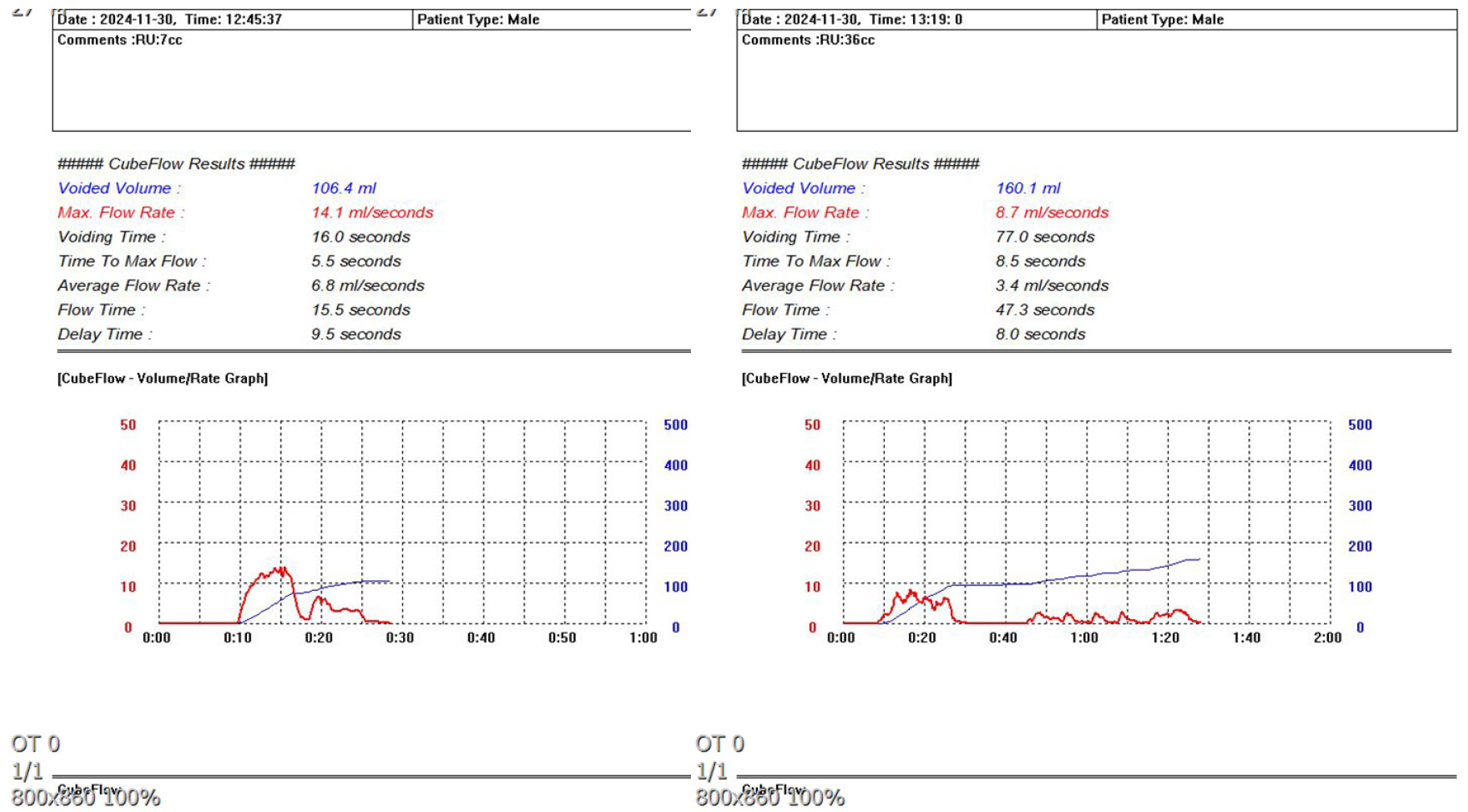
▶ 요류 측정 검사 및 소변배양검사
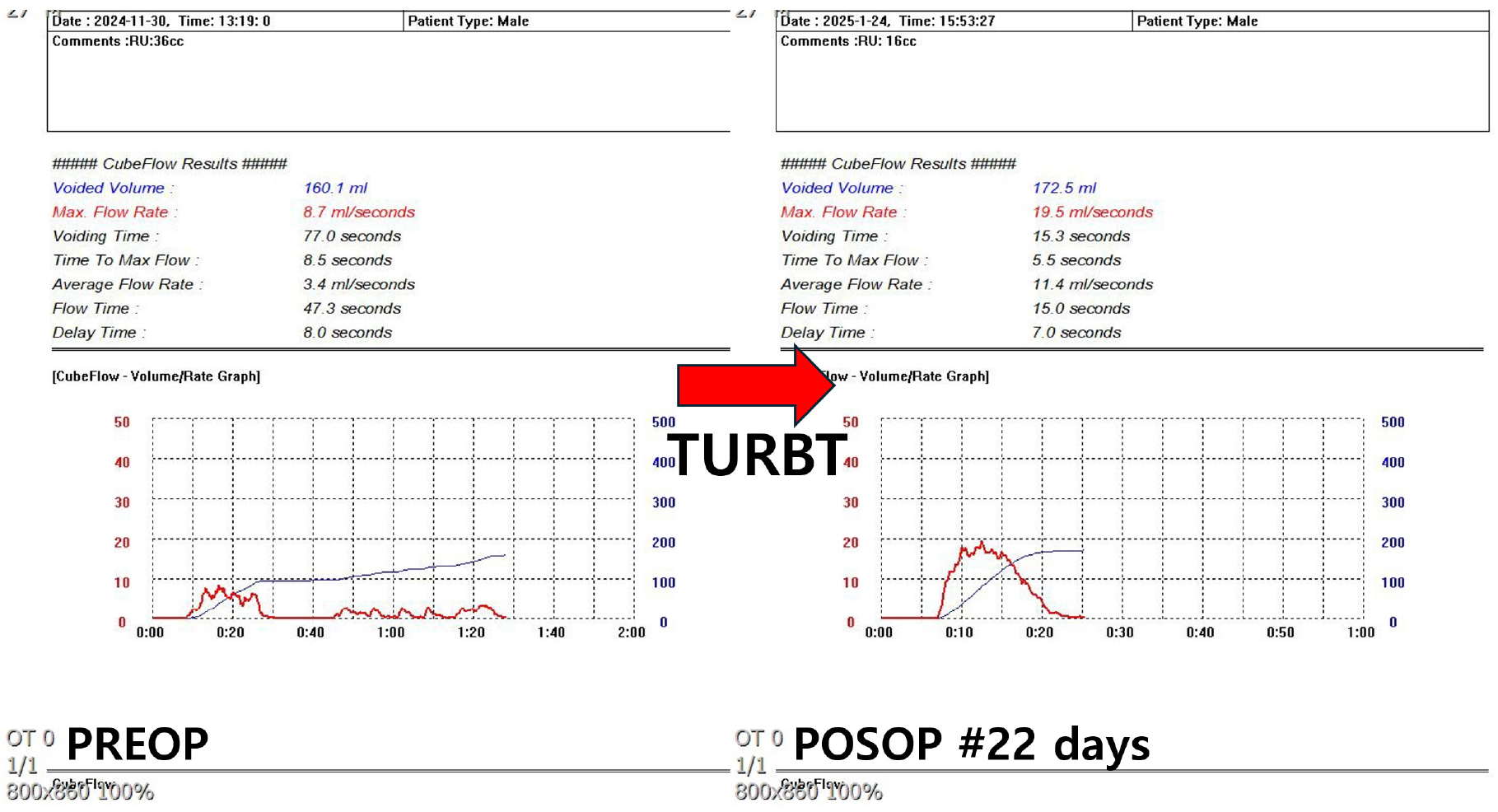
요류 측정 검사에서 환자의 배뇨는 staccato pattern(배뇨량 106 cc, 최대요속 14.1 ml/sec, 잔뇨 7 cc)으로 확인되고, 방광내시경 시행 후 2차로 요류를 측정하였을 때 intermittent pattern(배뇨량 160 cc, 최대요속 8.7 ml/sec, 잔뇨 36 cc)을 보였다. 소변검사에서 혈뇨 및 농뇨 등의 이상 소견은 없었고 이후 확인한 요세포 검사는 정상 소견이었다.
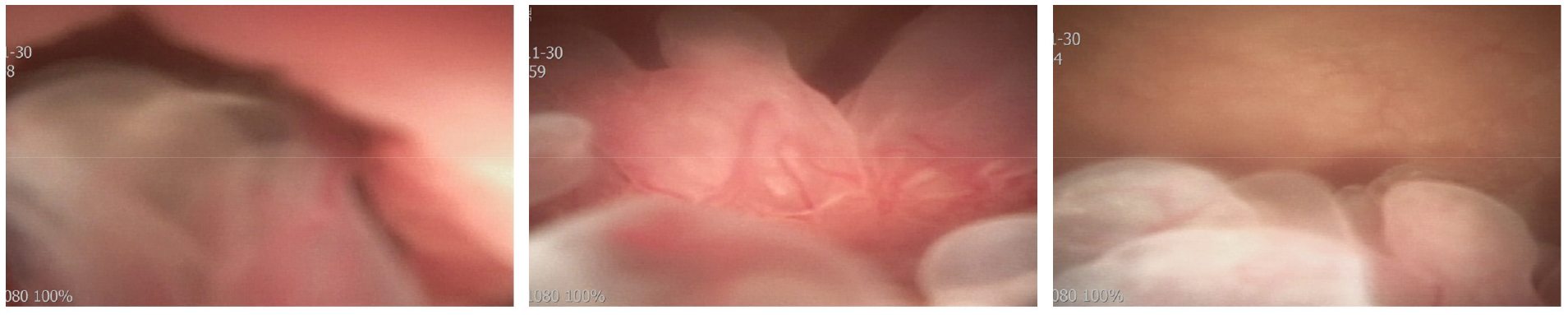
▶ 방광 내시경
명확한 진단을 위해 요도 및 방광 내시경을 시행하였다. 요도 및 요도 점막은 약간 지저분한 소견이 있었고 전립선 요도는 좁지 않았다. 초음파에서 보이는 양성 폴립형 종물이 방광목에 관찰되었다. 이는 bladder neck에서 trigone으로 이어져 있으며 병변이 상당히 넓었고 양측 요관의 입구는 잘 관찰되지 않았다.
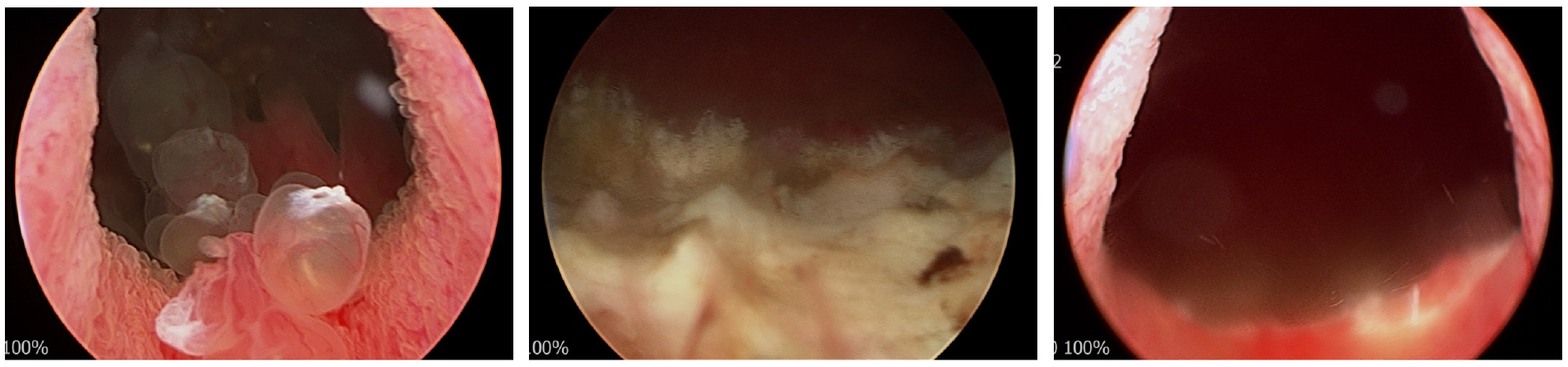
2.2. 수술적 치료; 경요도 방광 종양 절제술
척수마취 하 경요도 방광 종양 절제술(transurethral resection of bladder tumor)을 시행하였다. 방광목부터 삼각부(trigone)로 papillary mass를 cutting current (loop)를 사용하여 절제하였으며, 양측 요관구가 잘 관찰되지 않아 불필요한 cauterization을 주의하였다. 병변을 충분히 절제하여 방광목에 check valve로 작용하는 polypoid mass가 보이지 않고 방광목이 잘 열려 있는 것을 확인하였다.
2.3. 병리학적 소견
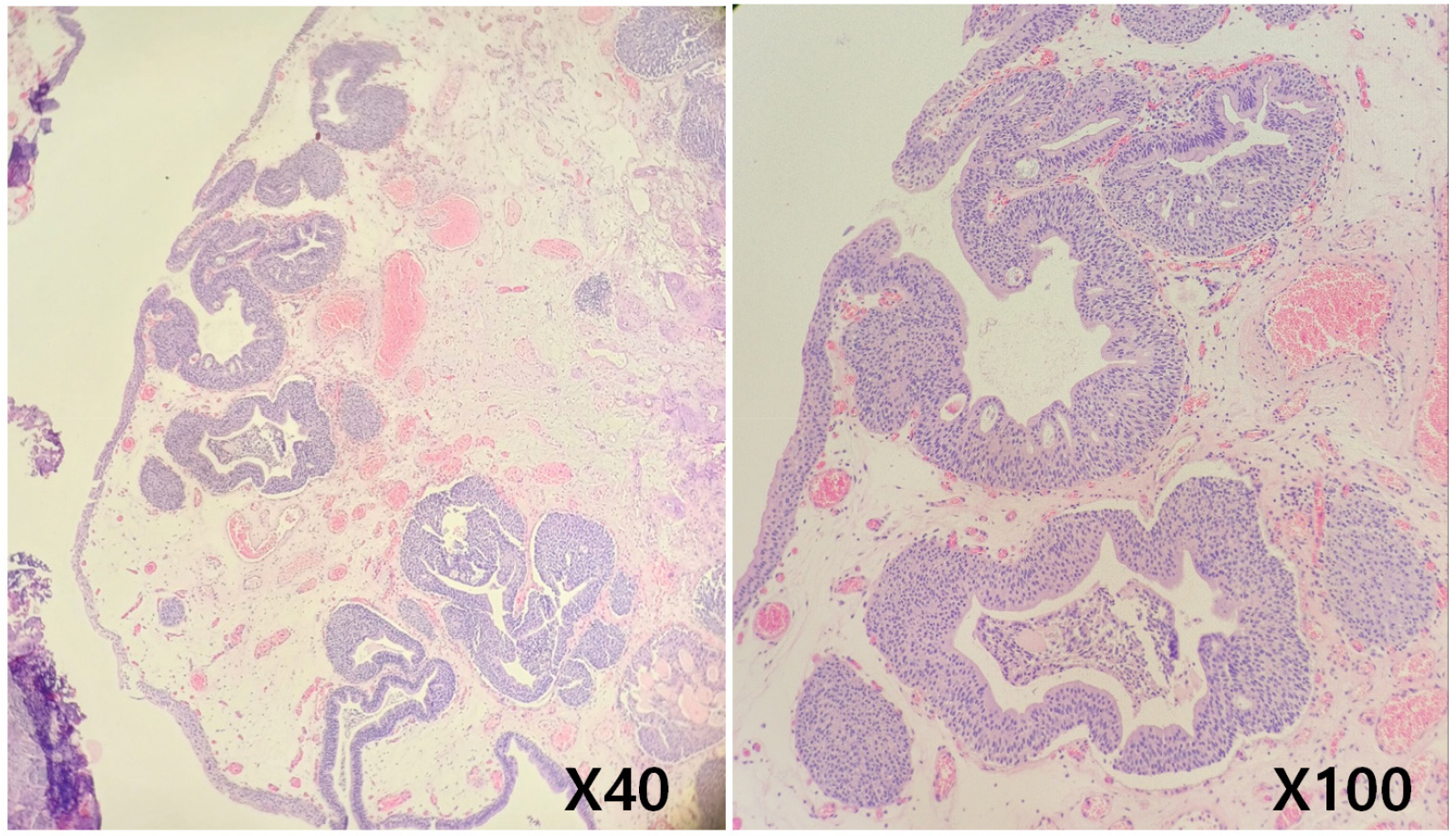
점막 표면은 정상적인 요로상피로 덮여 있으며 많은 세포 군집(cellular nests)들이 부어오른 고유판(lamina propria)에 흩어져 있었다. 샘 요소(glandular elements)는 세포질 점액 물질이 풍부해서 다소 장 점막과 유사한 키가 큰 여러층의 원주형 세포로 덮여 있다(Hematoxylin-eosin, ×40). 조직병리학적 검사에서 원주형 세포(columnar cell)로 내벽이 뒤덮인 샘과 같은 내강들과 주변의 고유판을 침윤하는 만성 염증 세포가 확인된다(Hematoxylin-eosin, ×100). 이러한 조직병리학적 소견은 낭포성 방광염(cystitis glandularis)을 시사한다. 조직병리학적 검사에서 유의미한 비정형성, 기질 반응, 근육 침윤 또는 기타 악성 증거는 없었다.
2.4. 수술 후 경과
환자는 1일 입원 후 퇴원하였으며, 수술 후 3일째 혈뇨 및 좌측 옆구리 통증 소견으로 타원(2차 병원) 입원하여 방광 세척 및 경과관찰 후 퇴원하였다. 2주 경과하여 본원 내원하였으며 ipss는 8점(1105001-1)로 이전보다 저장 및 배뇨 증상이 호전되었으며, 야간뇨는 1회 이하로 줄었다. 이전처럼 배뇨 시 소변이 끊기는 증상이 호전되어 만족감이 있었다. 수술 2개월 후 시행한 방광 및 신장 초음파 검사에서 방광저 부위(base of the bladder)는 깨끗해졌고 약간의 비후 및 불규칙 소견은 보였으며, 양측 요관 확장 및 수신증 소견은 없었다.
3. 고찰
낭포성 방광염(Cystitis Glandularis)은 방광내의 드문 양성 병변으로 방광 요로 상피의 샘화생(glandular metaplasia)을 특징으로 한다 [3]. 전 인구의 1%에서만 발생하는 것으로 알려져 있고 대부분 남성에서 호발하며 일반적으로는 현미경 소견이다. 거의 대부분의 환자에게는 증상이 없고 드물게 육안적으로 보이는 병변으로 나타나는 경우에만 증상이 나타난다. 육안으로 병변이 보일때는 주로 조약돌 모양(cobble stone)이나 불규칙한 점막(irregular mucosal pattern) 또는 폴립형 종물(polypoid mass) 형태로 나타난다 [4]. 주 증상으로는 혈뇨가 나타날 수 있고, 그 외에는 급박뇨, 빈뇨, 야간뇨, 작열감(urinary burns) 등의 하부요로 증상으로 나타난다 [5].
이 질환의 원인에 대한 가장 유력한 가설은 염증성 자극(inflammation and irritation)으로 인한 방광점막의 이형성 변화(metaplastic change)이다 [6]. 그러나 그 기전에 대한 이해는 아직도 부족한 편이며 방광외번증(bladder extrophy), 만성적인 요로 감염, 장기간의 도뇨관 거치, 방광 결석, 신경인성 방광 등이 선천 또는 후천적 요인으로 제시되고 있다 [7]. 본 20대 환자의 증례의 경우에는 적어도 환자가 기억하는 요로 감염의 기왕력이나 다른 기저력이 없어 원인 파악이 어렵다. 다만 환자는 하부요로 증상이 대략 1년 전부터 나타났다고 하였으나 방광 요로 상피의 기저 염증은 오래 전부터 시작되어 온 것으로 보인다.
낭포성 방광염의 자연사(natural history)는 아직 명확하지 않다. 낭포성 방광염이 선암(adenocarcinoma)으로 진행되었다는 드문 증례가 있으나 전구 병변으로 작용했을 가능성은 낮다고 판단된다 [8,9]. Ito 등이 보고한 125명의 부검에서 확인된 낭포성 방광염은 암으로의 진행과는 관련성이 없었다 [10]. 최근까지의 연구들은 낭포성 방광염의 악성 위험도(risk of malignancy)를 뒷받침하기에는 무리가 있으며 이를 밝히기 위해서는 더 긴 추적관찰 기간의 다기관 연구가 필요하다 [11].
낭포성 방광염은 요로 감염 및 다양한 하부요로 증상을 해결하는 약물적 치료가 선행된다. 만성 요로 감염이 있을 때 일반적인 항생제 요법을 따르고 NSAID 등의 진통소염제가 증상완화에 도움이 될 수 있다 [12]. 환자의 증상이 폐색 등의 증상을 유발할 때 그리고 약물 치료 만으로는 해결해 안될 때 시행할 수 있다. 수술은 대체로 내시경적 절제(endoscopic resection)가 적절하다. 경요도 방광 종양절제술을 시행하고 조직검사로 진단을 명확히 하여야 한다. 낭포성 방광염이 암으로 진행된다는 근거는 부족하기 때문에 방광경 검사가 정기적으로 권고되지는 않는다 [13].